کلینیک جامع آموزش پزشکی
همچنین می توانید کانال ما در تلگرام را دنبال کنید با عنوان: نکات مهم سلامتی t.me/public_health
کلینیک جامع آموزش پزشکی
همچنین می توانید کانال ما در تلگرام را دنبال کنید با عنوان: نکات مهم سلامتی t.me/public_healthتوصیه های تابستانه ای!
تابستان کم کم فرا می رسد و ما باید برای آمدنش آماده باشیم. نکاتی که در زیر آمده است به شما کمک می کند تا تابستانی سالم را پشت سر بگذارید:
سلامت پوست در تابستان

پوست و پوشش
پوشش افراد باید متناسب با فصل باشد، به این ترتیب:
* در فصل گرم بهتر است لباس های روشن نخی بپوشید، چون استفاده از لباس های مشکی و نایلونی موجب افزایش دمای بدن به 39 تا 40 درجه می شود.
* علاوه بر این، تعریق زیاد با چنین پوشش هایی، شرایط مناسبی را برای رشد باکتری ها و قارچ ها فراهم می کند.
تعریق پوست می تواند عوارض بسیار زیاد و ناراحت کننده ای داشته باشد، اثرات لکه های عرق به صورت جوش هایی روی صورت و گردن کودکان و دانه های سفید براق پُرآب، اطراف بینی و زیر پلک های افراد بالغ نمود پیدا می کند که با تعریق مجدد تشدید می شود. علاوه بر آن به علت ترشح عرق، ضایعات عفونی در زیر بغل، کشاله ران و نقاطی مانند اطراف سینه و پشت گردن ایجاد و موجب خارش، التهاب و قرمزی پوست می شود.

پوست و شنا
کلر آب استخر می تواند باعث ابتلا به اگزماهای شدید پوستی، خشکی شدید پوست و گاهی اوقات ریزش مو شود. بنابراین لازم است پیش و پس از رفتن به استخر، زیر دوش، بدن کاملا شسته شود و پس از استخر از کرم های مرطوب کننده استفاده کرد.
پوست و ورزش
نکات بهداشتی که در استفاده از وسایل ورزشی در سالن ها باید مورد توجه قرار گیرد:
* جنس روکش بیشتر وسایل ورزشی از جنس نایلون است و رطوبت و عرق روی آن باقی می ماند که می تواند باعث ایجاد قارچ و لک روی پوست شود. بنابراین پیش از استفاده از این وسایل حتما باید دوش گرفت سپس برای استفاده از این وسایل، حوله جداگانه ای روی آن انداخت.
* استفاده از حوله خشک کردن بدن، بر روی وسایل ورزشی باعث می شود که افراد از خود، بیماری قارچی بگیرند. علاوه بر آن، پس از ورزش باید سریع دوش گرفت و بدن خود را با مواد شوینده ای شست و شو داد که از سوی پزشک یا داروخانه توصیه شده است.
پوست و آفتاب
سوختگی با آفتاب، میزان گلبول سفید بدن را کاهش می دهد. زیرا گلبول های سفید که در مویرگ ها قرار دارند توسط اشعه ماوراء بنفش موجود در نور خورشید از بین می رود.
پیشگیری از آفتاب سوختگی
1- از مواجه شدن غیر ضروری در آفتاب خود داری کنید.
2- حداکثر تابش اشعه ماورائ بنفش بین ساعات 10 صبح تا 4 بعد از ظهر است. در این ساعات در محیط های بسته به سر برید و اگر در محیط بیرون هستید در سایه باشید زیرا سایه می تواند تا 50 درصد باعث کاهش اثرات اشعه ماورائ بنفش شود.
* در روزهای ابری هنوز اشعه ماورائ بنفش وجود دارد و ممکن است آفتاب سوختگی رخ دهد.
* با بالا رفتن در ارتفاعات، شدت اشعه ماورائ بنفش افزایش می یابد. با افزایش ارتفاع هر 300 متر، 4 تا 5 درصد شدت آن افزایش می یابد. بنابراین به کسانی که به کوه نوردی می روند توصیه می شود با توجه به این نکته از کرم های ضد آفتاب استفاده کنند.

* از گرفتن حمام آفتاب و برنزه کردن پوست باید پرهیز کرد.
* از رفتن به سالن های مخصوص برنزه کردن و استفاده از اشعه های مصنوعی نیز باید خود داری کرد. در صورتی که خیلی تمایل به برنزه شدن دارید می توانید از کرم های مخصوص برنزه کردن استفاده کنید تا ضمن محافظت ازاشعه آفتاب، رنگ دلخواه تان را نیز به دست آورید.
3- از ضد آفتاب ها به شکل صحیح استفاده کنید:
* پوست باید تمیز و خشک باشد.
* یک ربع تا نیم ساعت قبل از بیرون رفتن از ضد آفتاب استفاده شود.
* مقدار ضد آفتاب باید کافی باشد؛ 2 میلی گرم به ازائ هر سانتی متر مربع و یا یک بند انگشت برای کل صورت.
* هر 2 تا 4 ساعت، بسته به نوع ضد آفتاب، بایستی تکرار شود.
* ضد آفتاب باید روی کل نواحی در معرض نور مانند: صورت، پشت گردن و گوش ها و پشت دست ها مالیده شود.
* در زمان های شنا در استخر های رو باز از ضد آفتاب های واتر پروف یا مقاوم به آب استفاده شود. مدت دوام این ضد آفتاب ها 80 دقیقه است.
4- از پوشش مناسب استفاده کنید:
* لباس می تواند به عنوان یک عامل محافظت کننده از آفتاب باشد.
* لباس هایی که بافتی فشرده دارند و لباس های ضخیم محافظت بیشتری اعمال می کنند.

* آستین لباس باید بلند باشد.
* لباس خیس محافظت کمتری دارد.
* از کلاه های نقاب دار استفاده شود. لبه آن ها باید 7/5 تا 10 سانتی متر باشد.
* از دستکش برای پوشش دست ها استفاده شود.
* از عینک های آفتابی استفاده شود. این ها علاوه بر محافظت از چشم، از پوست اطراف چشم ها نیز محافظت می کنند.
مسمومیت غذایی در فصل گرما
علائم و نشانه های مسمومیت غذایی بسته به علل پیدایش، تفاوت دارند؛ اما بیشتر مسمومیت ها منجر به بروز یک یا چند نشانه زیر خواهند شد:
تهوع، استفراغ، اسهال آبکی، درد شکمی، بی اشتهایی، خستگی و تب.
علائم و نشانه ها ممکن است در عرض چند ساعت پس از خوردن مواد غذایی آلوده یا حتی چند روز بعد شروع شوند.
عوارض
شایع ترین عارضه مسمومیت، کم آبی بدن(از دست دادن شدید آب، املاح و مواد معدنی ضروری) است.
مسمومیت غذایی در اکثر موارد به خودی خود در عرض 48 ساعت بهبود می یابد؛ اما برای داشتن حسی بهتر نکات زیر را رعایت کنید:
* به معده خود استراحت دهید و خوردن و آشامیدن را برای چند ساعت متوقف کنید.
* سعی کنید تکه ای یخ را مکیده یا آب کافی بنوشید.
* پس از بهبود نسبی، به تدریج شروع به خوردن و نوشیدن کنید و از غذاهایی که هضم آن ها ساده تر است شروع کنید. اگر تهوع شما برگشت، دوباره خوردن را قطع کنید.
* بیماری و کم آبی بدن، باعث خستگی و ضعف شما می شود پس استراحت را فراموش نکنید.
مقابله و پیشگیری
همیشه پیشگیری بهتر از درمان است پس این کارها را فراموش نکنید:
* دست ها، ظروف و سطوح مربوط به مواد غذایی را مرتب بشویید.

* مواد غذایی خام را جدا از مواد آماده مصرف، نگهداری کنید.
هنگام خرید، آماده کردن غذا یا نگهداری آن ها، گوشت، مرغ و ماهی را جدا از مواد غذایی دیگر نگه دارید.
* پخت غذاها باید در درجه حرارت مطمئن صورت گیرد. عوامل بیماری زا اغلب در دمایی بین 63 تا 74 درجه سانتی گراد از بین خواهند رفت.
* غذاهای فاسد شدنی را بی درنگ در یخچال یا فریزر قرار دهید. اگر ماده غذایی ای را قرار نیست طی دو روز آینده مصرف کنید حتما در فریزر قرار دهید.
* مواد غذایی منجمد را در دمای اتاق قرار ندهید. امن ترین شیوه برای آب کردن یخ غذاها، استفاده از یخچال یا مایکروویو(انجمادزدایی) است. ریختن آب سرد روی غذا نیز شیوه ای مطمئن خواهد بود.
* این نکته را همیشه به یاد داشته باشید؛ اگر به سلامت غذایی اطمینان ندارید، آن را مصرف نکنید.
بیماریهای رودهای در تابستان
کارشناسان و متخصصان تغذیه، عفونتهای رودهای را از شایعترین بیماریهای فصل تابستان میدانند که کودکان و سالمندان را به عنوان آسیبپذیرترین افراد جامعه بیش از هر گروه سنی دیگری تهدید میکنند.
دنیایی که در آن زندگی میکنیم، گاه و بیگاه شاهد چالشی جدید در عرصه سلامت انسانهاست. برخی از بیماریها به دلیل طبیعت واگیردار خود، در مقاطع زمانی متفاوت و گاه غیرقابل پیشبینی، جمعی از افراد جامعه را به صورت گروهی مبتلا کرده و موجب خسارتهای جانی و مالی قابل توجهی میشوند. اینگونه وقایع بهداشتی را اصطلاحاً اپیدمی یا همهگیری مینامند.
بیماریهایی چون آبله، طاعون، سرخک و آنفلوآنزا موارد متعددی از اپیدمیهای وحشتناک را در جامعه بشری از خود به یادگار گذاشتهاند.
هرچند ارتقای سطح زندگی و ابداع واکسن برای بسیاری از بیماریها در جهان معاصر، خطر اپیدمی بسیاری از این بیماریها را کاهش داده یا به کلی از بین برده است، اما هنوز در مواردی، برخی بیماریها به ویژه در ماههای گرم سال از اهمیت ویژهای برخوردار میشود؛ چرا که بسیاری از میکروبها و ویروسها در فصول گرم و مرطوب سال فعالیت بیشتری دارند و از این رو در روزهای فصل گرم، شاهد ابتلای مردم به انواع بیماریهای خطرناک و در عین حال شایع هستیم.
کارشناسان و متخصصان تغذیه، عفونتهای رودهای را از شایعترین بیماریهای فصل تابستان میدانند که کودکان و سالمندان را به عنوان آسیبپذیرترین افراد جامعه بیش از هر گروه سنی دیگری تهدید میکنند.
مهمترین علت شیوع عفونتهای رودهای به ویژه در فصل تابستان استفاده از مواد غذایی مانده، حرارت ندادن کافی غذاهای سرد شده، مصرف زرده تخممرغ نیمپز و مصرف بستنیها و آبهای آلوده است. از آنجا که بیماریهای شایع در ماههای گرم سال اغلب هنگام مسافرت و در مکانهای تفریحی و گردشی بروز میکنند، لذا بهتر است غذاها در منزل تهیه گردند یا از رستورانها و اغذیهفروشیهای معتبر خریداری شوند.
غذا باید به طور کامل بپزد و از مصرف غذاهای نیمپز همانند بیفتک و... خودداری شود. ضمن این که حتیالمقدور سعی شود غذا بلافاصله پس از تهیه، مصرف شده و از استفاده ی مجدد در وعدههای غذایی دیگر پرهیز شود. در غیر این صورت غذای باقیمانده در یخچال نگهداری شود و در صورت استفاده مجدد حتماً غذای مصرفی در دمای بالای 60 درجه گرم شود.
این استاد دانشگاه همچنین جوشاندن آب را مهمترین راه از بین بردن باکتریها و انگلها دانسته و تصریح میکند آب آلوده یکی از مهمترین راههای ابتلا به بیماری اسهال در افراد به ویژه کودکان است.
مسمومیتهای غذایی
اغلب متخصصان، شایعترین بیماریهای فصل گرما را مسمومیتهای غذایی و در پی آن اسهال و استفراغ میدانند. به گفته کارشناسان، این بیماری اغلب کودکان زیر 5 سال را گرفتار میکند.
بر اساس پژوهشهای به عمل آمده، هر کودک زیر 5 سال، به طور تقریبی سه بار در سال به بیماری اسهال مبتلا میشود که این آمار در برخی مناطق، 9 بار در سال است.
این پژوهش ها همچنین نشان میدهد کودکان زیر 5 سال، 15 درصد روزهای زندگی خود را با بیماری اسهال میگذرانند و همچنان 80 درصد مرگ و میر کودکان زیر 2 سال ناشی از اسهال است.
این آمارها به خوبی گویای اهمیت و ضرورت جلوگیری از بیماریهای شایع فصل تابستان به ویژه اسهال در کودکان زیر 5 سال است.
خوشبختانه این بیماری در سالهای اخیر از طریق مصرف محلول خوراکی او. آر. اس کنترل شده و میزان مرگ و میر کودکان به حداقل رسیده است.
در اسهال حاد که بین 7 تا 14 روز به طول میانجامد، در هر بار مقدار زیادی آب از بدن بیمار دفع شده و مدفوع فرم آبکی دارد، ولی در اسهال مزمن مدفوع کمتر آبکی بوده و خون و بلغم دارد. ضمن این که عامل اسهال حاد، ویروسها و در برخی موارد باکتریها هستند، حال آن که عامل اسهال مزمن، باکتریهایی چون آمیب و انگل هستند.
وقتی سطح سواد عمومی بالا میرود و مردم نکات آموزشی را مطالعه میکنند و پیامهای بهداشتی به آنها منتقل میشود، شاخصهای بهداشتی ارتقا مییابد و بیماریهای رودهای قابل کنترلتر میشوند.
بیماریهای عفونی روده از جمله وبا، اسهال خونی، بیماریهای انگلی و حصبه از مهمترین بیماریهایی هستند که طی سالهای گذشته باعث مرگ و میر بسیاری در کشورمان شدند.
مهمترین راه انتقال این بیماریها، عدم رعایت بهداشت فردی و نشستن دستها قبل از غذا است. مردم تصور میکنند که آب چاه، برکه، رودخانهها و چشمهها که ظاهر شفافی دارند، برای نوشیدن مناسب هستند، در حالی که این آبها دارای انواع انگل هستند و خوردن آنها باعث بیماریهای رودهای میشود که ممکن است چندین سال علائمی نشان ندهند.
گندزدایی آب در محل مصرف از راههای پیشگیری از وباست، به طوری که با استفاده از کلر به موازات تهیه و تدارک مخازن مطمئن میتوان از آب آشامیدنی سالم استفاده کرد.
گندزدایی آب، یک فرآیند از عملیات تصفیه است که در نتیجه آن باکتریهای موجود در آب از بین میروند. یک فرد میتواند با داشتن حداقل یک لیتر آب برای آشامیدن و دو لیتر برای تهیه غذا و مصرف ضروری شستشو در روز، زنده بماند.
سبزیجات و میوه های خام باید به دقت شسته و ضدعفونی شوند، در غیر این صورت باعث ابتلا به بیماریهای رودهای میگردند. گاهی اوقات میبینیم افراد کاهو را بدون این که خوب ضدعفونی کنند، مصرف میکنند و این باعث ایجاد بیماری کیست هیداتیک میشود.
بیماری کیست هیداتیک توسط نوعی کرم ایجاد میشود که انتقال آن از طریق سبزیهای آلوده است. برای اطمینان از انتقال نیافتن این بیماریها، باید پس از پاک کردن انواع سبزی، آنها را در ظرف پر از آبی قرار داد و مقداری مایع ظرفشویی یا پرکلرین روی آن ریخت و پس از 5 دقیقه شست، طوری که کفی روی آنها باقی نماند تا کاملاً آلودگی آنها برطرف شود.
اسهال کودکان هنگام مسافرت
با شروع فصل تابستان و تعطیلی مدارس، میزان مسافرت ها زیاد می شود. اسهال و بیماری های گوارشی از شایع ترین مشکلات کودکان در هنگام مسافرت می باشند.

شایع ترین بیماری هایی که سلامتی کودکان را در طی مسافرت تهدید می کنند عبارتند از:
- اسهال
- مشکلات پوستی
- بیماری های سیستمیک به خصوص مالاریا
- بیماری های تنفسی
در این مطلب به بررسی مشکلات مربوط به اسهال می پردازیم.
علایم و عوارض اسهال در کودکان
- از دست دادن آب بدن به طور متوسط یا شدید
- اسهال خونی
- تب کردن کودک
- استفراغ
اگر در اثر اسهال، چشمان کودک گود رفت، ادرارش کم شد و تولید اشک او کاهش یافت، حتما او را نزد پزشک متخصص اطفال ببرید، زیرا این ها علایم کم آبی شدید بدن کودک هستند و ممکن است با زدن سرم خوب شود.
علل اسهال
علت اسهال در کودک شما می تواند مختلف باشد، مانند مسمومیت غذایی، حساسیت غذایی، آلودگی به میکروبی خاص و ... .
1- به سرعت جلوی کم آبی بدن کودک را بگیرید. مهم ترین مشکل کودک مبتلا به اسهال و استفراغ، کمبود آب و املاح بدن می باشد. تب کودک نیز سبب تسریع از دست دادن آب بدن او می شود.
یادتان باشد اگر آب و املاح بدن کودک شما از دست برود و جبران نشود، می تواند عواقب خطرناکی برای او در پی داشته باشد.

بهترین راه برای جلوگیری از کم آبی بدن و جبران کمبود املاح، استفاده از محلول او آر اس (ORS) می باشد. پودر او آر اس را در تمام داروخانه ها می فروشند.
برای تهیه محلول او آر اس، آب را بگذارید تا خوب بجوشد. آب جوشیده را بگذارید تا خنک شود. چهار لیوان (یک لیتر) از این آب جوشیده را در پارچ بریزید و یک پاکت پودر ORS را در آن حل کنید. این محلول را در یخچال نگه دارید.
در طی روز هر چقدر که می توانید از این محلول، به کودک بدهید. بعد از 24 ساعت هر چقدر از این محلول را که مانده است دور بریزید و برای 24 ساعت بعدی، یک بسته جدید درست کنید.
مهم ترین نکته این است که پدر و مادر باید باور کنند که این محلول برای فرزندشان حیاتی است پس باید با حوصله و آرامش، در دادن محلول به کودک جدی باشند.
برای اینکه کودک بهتر محلول او آر اس را بخورد، آن را در یخچال بگذارید تا خنک شود. اینطوری قابل تحمل تر می شود. همچنین می توانید با کمی آب میوه طبیعی (مثل آب سیب) آن را مخلوط کنید. اخیرا ORS طعم دار هم ساخته شده است.
2- سرم قندی نمکی که برخی افراد در منزل تهیه می کنند، مناسب نیست و تاثیرات مفید محلول او آر اس را ندارد.
3- اگر اسهال با استفراغ همراه بود، از دادن غذا به کودک خودداری کنید و تنها از محلول او آر اس استفاده کنید تا بدن او دچار کمبود آب و املاح نشود.
4- در صورت تجویز پزشک متخصص اطفال، از داروهای ضد اسهال برای کودکتان استفاده کنید.
5- اگر خون در اسهال کودک خود مشاهده کردید، فورا او را نزد پزشک متخصص اطفال ببرید.
7- از دادن مایعاتی مانند شیر و دوغ به کودکی که دچار اسهال شده است، خودداری کنید.
8- در طول سفر، کودکان باید بیشتر از زمانی که در منزل هستند، آب مصرف کنند. باید توجه داشت که سرعت از دست دادن آب بدن کودکان خیلی بیشتر از بزرگسالان می باشد.
9- حتما از آب های بهداشتی و بسته بندی شده برای کودکان خود در طول سفر استفاده کنید.
10- غذاهایی که در طول سفر به کودکتان می دهید، کاملا پخته باشند و پوست میوه ها را قبل از خوردن بگیرید.
11- مواد لبنی تازه به کودکان خود بدهید و از مصرف مواد لبنی مانده خودداری کنید. همچنین مواد لبنی بدون بسته بندی و غیر پاستوزیره را به کودک خود ندهید.
12- کودکان در طول سفر تنقلات بیشتری مصرف می کنند و معمولا از مصرف وعده هایی مثل ناهار و شام خودداری می کنند. حتی المقدور سعی کنید تنقلات کمتری در اختیارشان قرار دهید تا از وعده های اصلی غذایی استفاده کنند.
توجه توجه
بیماری اسهال معمولا بیماری مسری و واگیرداری است. برای جلوگیری از انتشار آن، بعد از آمدن از توالت، دست های خود را حتما با آب و صابون بشویید.
همچنین بعد از تعویض پوشک کودک یا بعد از شستن او بعد از اجابت مزاج، دست های خود را حتما با آب و صابون بشویید.
ادامه مطلب ...ایدز سیستم ایمنی بدن را تخریب میکند
سندرم نقص ایمنی اکتسابی (acquired immune deficiency syndrome) یا همان بیماری ایدز (AIDS) باعث آسیب شدید سیستم ایمنی بدن می شود. سازمان بهداشت جهانی تخمین زده که بیشتر از 25 میلیون نفر در سراسر دنیا، در اثر این بیماری فوت کرده اند.

علت ایدز
ویروس نقص ایمنی اکتسابی به نام HIV، باعث بیماری ایدز می گردد.
این ویروس به سیستم ایمنی بدن حمله می کند و بدن را در معرض ابتلا به عفونت های خطرناک و سرطان ها قرار می دهد.
معمولا میکروب های شایع در بدن افرادی که سیستم ایمنی سالمی دارند، هیچ بیماری جدی را ایجاد نمی کند، اما همین میکروب ها در افراد مبتلا به ایدز می تواند موجب بیماری های کشنده گردد.
راه انتقال ویروس ایدز
ویروس ایدز در بزاق دهان، اشک، مایع نخاع، خون، مایع منی، مایع واژینال و شیرمادر یافت می شود.
ولی فقط خون، مایع منی، مایع واژینال و شیر مادر این بیماری را به دیگران منتقل می کنند.
افراد در معرض خطر ایدز
- افرادی که از سوزن آلوده برای تزریق دارو (مثل پنی سیلین) یا آزمایش خون استفاده می کنند.
- نوزادانی که از مادران مبتلا به ایدز متولد می شوند.
- روابط جنسی با فردی که ایدز دارد.
- افرادی که خون آلوده به ویروس ایدز دریافت کنند (مثلا در اهدای خون).
- افراد معتادی که از سرنگ آلوده به ویروس ایدز برای تزریق مواد مخدر استفاده می کنند.
علائم ایدز
افراد بیمار ممکن است برای مدت 10 سال و یا بیشتر هیچ علامتی را نشان ندهند، اما در همان مدتی که بدون علامت هستند، می توانند به راحتی عفونت HIV را منتقل کنند.
اگر عفونت تشخیص داده نشود و درمان نگردد، سیستم ایمنی بدن را به تدریج ضعیف می کند و بیماری ایدز گسترش می یابد.
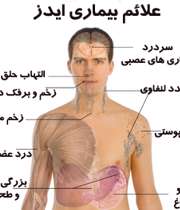
شایع ترین علائم عبارتند از:
- لرز
- تب
- تعریق ( به خصوص در شب)
- ورم غدد لنفاوی
- ضعف
- زخم دهان و مری
- برفک دهان
- بزرگ شدن کبد و طحال
- تهوع و استفراغ
- بثورات پوستی
- سردرد
- برخی بیماران هم 2 تا 4 هفته بعد از ابتلا دارای علائمی شبیه آنفلوانزا می باشند، مثل تب، گلودرد و ورم غدد لنفاوی.
علائم عصبی ایدز
علائم عصبی ممکن است بوسیله ویروس ایجاد نشده باشند و به علت التهاب در بدن رخ دهند. این التهاب می تواند نخاع و مغز را تخریب کند و از عملکرد صحیح سلول های عصبی جلوگیری نماید.
علائم عصبی HIV شامل موارد زیر است:
- فراموشی ناگهانی و گیج شدن
- احساس ضعف
- تغییرات رفتاری
- تغییراتی در بینایی
- تشنج و بیهوشی
- بی حسی دست و پا
- مشکل بلعیدن غذا
- عدم تعادل بدن و اختلال در راه رفتن
- سردرد
- مشکلات روانی مثل افسردگی و اضطراب
ایدز می تواند باعث ایجاد مشکلات متعددی در سیستم عصبی شود:
- زوال عقل
- لنفوم
- سیفلیس عصبی
- مننژیت
- انسفالوپاتی
- نوروپاتی
- مشکلات روحی روانی

راه های تشخیص ایدز
- تست پاپ اسمیر برای سرطان دهانه رحم در زنان
- ماموگرافی برای سرطان سینه در زنان
- اندازه گیری فعالیت عضلانی و عصبی
- بیوپسی
- MRI (ام آر آی) رنگی
- گرفتن مایع نخاعی
- سی تی اسکن
درمان ایدز
درمانی برای این بیماری وجود ندارد. اما روش هایی برای کاهش علائم و بهبود زندگی فرد بیمار وجود دارند.
داروهای ضد ویروسی، ویروس HIV را سرکوب می کنند.
مخلوطی از داروهای ضد ویروسی که به نام HAART خوانده می شوند، تعداد عفونت HIV را در خون کاهش می دهد.
برخی از عوارض جانبی داروهای HAART عبارتند از:
- تجمع چربی در پشت و شکم
- ضعف عمومی
- سردرد
- تهوع
- هنگامی که برای مدت طولانی از این داروها استفاده شود، میزان بیماری های قلبی، مقدار کلسترول و قند در خون زیاد می شود.
کنترل ایدز
- استفاده از رژیم غذایی سالم
- نگهداری وزن طبیعی
- ورزش کردن
- رابطه جنسی سالم داشتن
- داروها را به طور منظم مصرف کردن
چطور خونریزی را بند بیاوریم؟
خونریزی از شریان (سرخرگ) ممکن است در طول چند دقیقه باعث مرگ شود. بنابراین کمک فوری در این مورد حیاتی است. این نوع خونریزی نبضدار است و باعث فوران در هر بار تپش میشود. خون اغلب رنگ قرمز روشن دارد.

در مصدوم دچار خونریزی، ابتدا اقدامات زیر را به ترتیب به عمل آورید :
1- محل خونریزی را مشخص کنید.
2- نوع خونریزی را مشخص نمایید (داخلی یا خارجی).
3- خونریزی را کنترل کنید ( باید از حداقل امکانات حداکثر استفاده به عمل آید).
4- بیمار را جهت پیگیری صدمات وارد شده کنترل کنید.
فراموش نکنید که تمامی این عملیات را موقعی می توان انجام داد که ابتدا وضع تنفس و قلب بیمار کنترل شده باشد.
توقف خونریزی شریانی
برای متوقف کردن خونریزی از شریان، کارهای زیر را باید انجام دهید:
- ابتدا فرد دچار خونریزی را گرم و آرام نگه دارید و فورا به اورژانس زنگ بزنید یا او را به نزد پزشک برسانید.
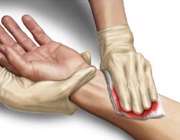
- بر روی زخم دچار خونریزی محکم فشار بیاورید و به فشار دادن ادامه دهید تا بیمار را به پزشک برسانید. با یک گاز استریل یا اگر چیزی در دسترس ندارید، با دستتان روی زخم فشار دهید.
برای این کار، گاز استریل (یا تکه پارچه تمیز) را روی محل خونریزی گذاشته و با دست روی آن فشار وارد کنید تا خونریزی قطع گردد. یا می توانید قطعه ای گاز استریل را روی محل خونریزی گذاشته و به وسیله بانداژ، محکم آن را ببندید تا خونریزی کنترل گردد.
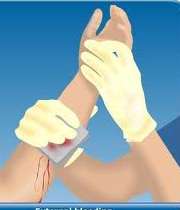
- در صورت امکان، عضو دچار خونریزی بالاتر از بقیه بدن قرار داد شود (در زخم دست و پا). به این ترتیب فشار خون و در نتیجه خونریزی کاهش پیدا میکند.
این روش در کنترل خونریزی قسمت هایی از بدن که امکان قرار دادن آنها در سطحی بالاتر از سطح بدن وجود دارد مورد استفاده قرار می گیرد که به علت نیروی جاذبه زمین، فشار خونریزی کمتر می شود.
البته در صورت وجود شکستگی در عضو مربوطه، نباید از این روش استفاده کنید.
- در صورت امکان روی زخم پانسمان بگذارید. اگر خون از بانداژ عبور کرد، شدت فشارتان را بیشتر کنید تا زمانی که خونریزی متوقف شود.
- باندهای آغشته به خون را برندارید. در صورت لزوم باند دیگری روی زخم بگذارید.

- در خونریزی های خفیف می توان با استفاده از کیسه یخ در محل آسیب، علاوه بر کاهش درد و ورم، باعث کاهش خونریزی نیز شد.
پزشکان می گویند روش معمول قرار دادن یخ روی جراحت و زخم در پیشگیری یا بند آوردن خونریزی واقعا موثر است. هرچند سال هاست که استفاده از این روش برای کاهش خونریزی در بین مردم عادی رواج دارد، اما اکنون پزشکان دلیل علمی این تاثیر را پیدا کرده اند. آنها می گویند در صورتی که روی زخم یا جراحت کیسه یخی قرار دهید از بافت ملتهب، هورمونی تولید می شود که به ترمیم و بهبود ماهیچه های آسیب دیده کمک می کند.
توجه داشته باشید که استفاده از سرما به تنهایی نمیتواند در کنترل خونریزی موثر باشد و باید همراه با دیگر اقدامات انجام گیرد. همچنین برای جلوگیری ازسرمازدگی، کمپرس سرما را نباید بیش از 20 دقیقه روی عضو گذاشت.
- فردی که دچار خونریزی شریانی است، باید در حالت درازکش باشد، و ترجیحا پاها بالاتر و سر پایینتر از بدنش قرار داده شود. به این ترتیب اکسیژن به مغز می رسد.
ـ روی نقاط فشار، فشار وارد کنید. منظور از نقاط فشار، نقاطی هستند که شریان یا همان سرخرگ اصلی از آن عبور کرده است. چنانچه در نقاط فشار، شکستگی استخوانی وجود داشته باشد، نباید از این روش استفاده کنید.
ـ اگر خونریزی جزئی باشد، خونریزی ممکن است با ریختن آب سرد بر روی آن بند بیاید.
ـ در خونریزی های شدید، از تورنیکت یا شریان بند (توسط فرد امدادگر) استفاده کنید. تورنیکت باند پهنی است که استفاده از آن به طور صحیح سرخرگ را بسته و مانع خونریزی می شود. از این وسیله تنها در موارد بسیار ضروری (نظیر قطع سرخرگ بزرگ، قطع عضو و یا عدم مهار خونریزی با روش های دیگر) استفاده می شود.
در بستن تورنیکت باید بسیار دقت کرد. چه بسا افرادی که به دلیل سهل انگاری امدادگران در استفاده از این وسیله، عضو خود را از دست داده اند. به همین دلیل استفاده از تورنیکت تنها در موارد خاص مورد استفاده قرار می گیرد و حدالمقدور سعی شود از تورنیکت استفاده نشود.
وقتی کودک تشنج میکند...
تشنج عبارت است از اختلال موقتی در مغز. این اختلال دو عملکرد و خصوصیت دارد: اول اینکه به صورت ناگهانی آغاز می شود و دوم اینکه، غیرارادی است.
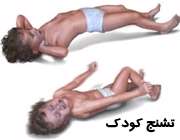
وقتی کودکی تشنج می کند، ممکن است دچار هر یک از علایم زیر گردد:
1- کودک دچار اختلال هوشیاری شود، یعنی اطرافیان را نشناسد، متوجه زمان و مکان نباشد، به صدازدن شما پاسخ ندهد یا بیهوش روی زمین بیفتد.
2- حرکاتی غیر ارادی در اعضای بدن کودک ظاهر شود. این حرکات ممکن است قسمتی از بدن یا تمام اعضا را درگیرکند. ممکن است کودک به شدت دست و پا بزند، روی زمین بیفتد، سر و چشم های کودک به یک طرف بچرخد، یا اینکه فقط یک دست یا یک پای کودک دچار حرکات تکان دهنده شدید شود و این حالت چند ثانیه تا چند دقیقه طول بکشد. معمولا این حملات کمتر از 10 دقیقه طول می کشد.
3- ممکن است کودک در زمان حمله، کنترل ادرار خود را از دست بدهد.
4- گاهی کودک به صورت ناگهانی، رفتاری غیرعادی نشان می دهد، مثل بدون آنکه متوجه اطراف باشد، شروع به دویدن می کند.
5- ممکن است کودک برای چند لحظه به نقطه ای خیره شده و در این مدت، متوجه اطراف خود نباشد.
اگر کودکی یک بار تشنج کند، آیا تا آخر عمر دچار حملات تشنج خواهد شد؟
در سنین شش ماهگی تا پنج سالگی، مغز کودکان به افزایش درجه حرارت بدن حساس است، در نتیجه 3 تا 4 درصد کودکان در این سنین با تب شدید (بیش از 38 درجه سانتیگراد) دچار تشنج می شوند.
اکثر این کودکان بعد از سن 5 سالگی دچار تشنج نمی شوند.
علت تشنج همراه با تب چیست؟
بیشتر مواقع تشنج همراه با تب، در اثر عفونت های ویروسی دستگاه تنفسی فوقانی یا عفونت حاد گوش میانی ایجاد می شود. گاهی ممکن است علت تشنج همراه با تب، بیماری مننژیت باشد.
لازم به ذکر است، کودکان قبل از سن شش ماهگی، به علت تب بالا دچار تشنج نمی شوند.
اگر کودک شما در زمان تب، به حملات تشنج دچار می شود، به این نکات دقت کنید :
1- هرگاه کودک شما به علت سرماخوردگی یا هر عفونت دیگری دچار تب شدید شد، حتما با استفاده منظم از داروی تب بر (با تجویز پزشک) و پاشویه با آب ولرم، تب کودک را کاهش دهید.
2- هیچ گاه برای کاهش تب کودک؛ از آسپیرین یا آمپول های تببر استفاده نکنید.
3- کودک را برای بررسی علت تب، نزد پزشک متخصص اطفال ببرید.
4- در صورتی که پزشک، احتمال مننژیت را در کودکی بدهد، کشیدن مایع نخاع کودک جهت آزمایش و تشخیص بیماری ضروری است. در این زمینه با پزشک همکاری کنید.
5- اگر کودک شما سابقه تب و تشنج دارد، با نظر پزشک در زمان تب شدید، علاوه بر استامینوفن و پاشویه کردن کودک، از داروی ضد تشنج به مقداری که پزشک دستور داده استفاده کنید تا از تشنج کودک پیشگیری شود.
6- اگر بعد از تشنج کودک، پزشک دستور داد تا کودک شما به مدت طولانی (حدود دو سال) از داروهای ضد تشنج استفاده کند، حتما این داروها را طبق دستور، در زمان مناسب مصرف کنید و از کم کردن یا قطع کردن خودسرانه داروها بپرهیزید.
1- کودک شما تا زمانی که پزشک دستور دهد، باید داروی ضد تشنج مصرف کند.
2- هیچ گاه دارو را خودسرانه قطع نکنید، یا مقدار آن را کاهش ندهید.
3- باید هموراه مراقب کودکان مبتلا به حملات تشنج بدون تب (صرع) بود، بدون آنکه فعالیت جسمی آنها محدود شود. در زمان انجام کارهای حساس مثل شنا یا استحمام، حتما از نزدیک مراقب کودکتان باشید. اگر کودکتان تمایل به بالا رفتن از بلندی ها ، درخت یا وسایل بازی دارد، نزد کودکتان بمانید.
4- در صورتی که کودکتان دچار حمله تشنج شد، او را به پهلو بخوابانید. جسم سفتی (چوبی یا چرمی یا پارچه ای) بین دندان های کودک قرار دهید تا زبانش در اثر قفل شدن دندان ها آسیب نبیند. اطراف کودک را خلوت کنید و لباس های تنگ یا زیورآلات را از گردن او باز کنید تا راحت تر نفس بکشد.
5- در زمان تشنج هیچ ماده خوراکی یا نوشیدنی را وارد دهان کودک نکنید و سریعا او را به بیمارستان برسانید.
ادامه مطلب ...تغذیه زنان در ماه رمضان، چگونه؟!
این نوع مواد غذایی باید در وعده های افطار و سحر گنجانده شود. در مواردی که کم خونی یا محدودیت دریافت منابع آهن وجود دارد، مصرف قرص آهن با نظر پزشک در وعده سحر توصیه می شود.ترابی تاکید کرد: خوردن سحری به همه افراد و سنین که قصد روزه گرفتن دارند به ویژه کودکان، نوجوانان و جوانان توصیه می شود؛ کودکان ونوجوانان می توانند افطار و شام را در یک وعده میل کنند.مصرف غذای کم حجم ولی مقوی و مغذی که سرشار از انواع ویتامین ها و حاوی مواد نشاسته ای باشد، می تواند غذای مناسبی برای گروه سنی کودکان، نوجوانان و جوانان باشد.
مصرف میوه های تازه و متنوع در انتهای شب در تامین ویتامین ها و املاح معدنی این گروه سنی کمک کننده است.در سنین باروری، زنان نیاز به مصرف غذاهای حاوی اسید فولیک به مقدار کافی دارند تا در صورت باردار شدن، از خطر تولد نوزادان دارای نقص های مادرزادی در امان بمانند.مرکبات، سبزی های برگ پهن سبز و مغزدانه ها حاوی اسید فولیک هستند، بهترین زمان مصرف این نوع مواد به ویژه انواع سبزی ها در وعده سحری است زیرا علاوه بر تامین انواع ریز مغذی ها، به علت آب ذخیره شده در بافت آنها، منبع خوبی نیز برای تامین بخشی از آب مورد نیاز روزانه بدن به شمار می رود.برای سلامت استخوان ها و دندان ها، زنان نیاز به مصرف منظم انواع غذاهای حاوی کلسیم دارند. کلسیم موجب استحکام استخوان ها و پیشگیری از پوکی استخوان می شود.
کلسیم به ویژه برای نوجوانان و جوانان بسیار اهمیت دارد،شیر کم چرب یا بدون چربی، ماست، پنیر، کشک، حبوبات از جمله نخود، عدس، لپه، لوبیا ، نخود فرنگی، انواع کلم خام، بروکلی، بادام خام، پرتقال، ماهی سالمون و ساردین و غذاها و نوشیدنی های غنی شده با کلسیم از جمله غذاهای حاوی کلسیم به شمار می روند.توصیه می شود زنان در وعده افطار با مصرف شیر گرم، نان و پنیر کم چرب و کم نمک، یک لیوان شیر قبل از خواب و همچنین یک پیاله ماست همراه غذای افطار یا سحر، میزان دریافت کلسیم از لبنیات را تامین کنند.زنان می توانند همچنین سایر مواد غذایی که منابع ضعیف تری از کلسیم هستند را در غذای خود گنجانده و با استفاده از تنوع غذایی، میزان جذب کلسیم را نیز در بدن افزایش دهند؛ در سنین میانسالی و سالمندی و مواردی که محدودیت دریافت مواد لبنی وجود دارد مصرف مکمل کلسیم قبل از خواب توصیه می شود.
تبعات کمبود منیزیم در بدن

منیزیم اثر مفیدی بر روی مقاومت به انسولین، متابولیسم گلوکز و خطر ابتلا به دیابت نوع 2 دارد.البته کمبود منیزیم یکی از دلایل سکته مغزی است؛ سکته مغزی دلایل متفاوتی دارد مانند سن، سابقه خانوادگی، فشار خون، سیگار، چاقی، اعتیاد، تنگی شریانها، بیماریهای قلبی.آجیل مانند (بادام، بادام زمینی، پسته، گردوی سیاه، پنیرسویا)، غلات، گندم، آرد سویا از منابع خوب حاوی منیزیم هستند.