
کلینیک جامع آموزش پزشکی
همچنین می توانید کانال ما در تلگرام را دنبال کنید با عنوان: نکات مهم سلامتی t.me/public_health
کلینیک جامع آموزش پزشکی
همچنین می توانید کانال ما در تلگرام را دنبال کنید با عنوان: نکات مهم سلامتی t.me/public_healthبیماری آنژین با درد قفسهسینه
3 پرسش شایع درباره حمله قلبی

* پرسش اول:
آیا بلافاصله بعد از شروع حمله قلبی، بهتر است یک نفر شانه های بیمار را ماساژ بدهد؟
به هیچ وجه. ماساژ دادن در بیشتر مواقع درد قلبی را بدتر و شرایط را وخیم تر می کند. بهترین توصیه به بیمارانی که دچار حمله قلبی شده اند این است که بلافاصله دست از کار بکشند و آرام بنشینند. استراحت، اولین قدمی است که باید برای تسکین درد قلبی برداشت.
قدم بعدی، این است که از قرص زیر زبانی(نیتروگلیسیرین) استفاده کنند.
اگر پس از 5 دقیقه، درد تسکین پیدا نکرد، مجددا باید یک قرص زیرزبانی گذاشت. این کار را تا 3 بار می شود تکرار کرد اما اگر پس از به کار بردن 3 قرص زیرزبانی در فواصل مناسب، باز هم درد از بین نرفت، باید بلافاصله با اورژانس تماس گرفت یا به یکی از مراکز اورژانس مراجعه کرد.
* پرسش دوم:
آیا حمله قلبی گاهی فقط یکی دو ثانیه طول می کشد؛ به طوری که قلب مان ناگهان تیر می کشد و بلافاصله درد تمام می شود؟
خیر؛ دردهایی که فقط یکی دو ثانیه طول می کشند و به قول خود بیمار: "قلبم فقط یک لحظه تیر می کشد و بلافاصله درد تمام می شود" معمولا قلبی نیستند.
درد ناشی از حمله قلبی معمولا چند دقیقه طول می کشد. این حمله معمولا با احساس سنگینی در قفسه سینه، درد و فشار در این ناحیه و گه گاه با احساس سوزش در قفسه سینه همراه است.
البته علایم دیگری هم هستند که تشخیص حمله قلبی را در ذهن پزشک تایید می کنند: تنگی نفس، حالت تهوع، احساس سرگیجه و عرق سرد.
حمله قلبی معمولا به دنبال یک فعالیت سنگین یا یک استرس شدید اتفاق می افتد و در اغلب موارد، پس از چند دقیقه استراحت و استفاده از قرص زیرزبانی نیتروگلیسیرین از بین می رود.
* پرسش سوم:
آیا از حمله قلبی حداکثر 2 بار می شود جان سالم به در برد و سکته قلبی سوم مساوی است با مرگ؟
این باور عامیانه، ریشه علمی ندارد. ریشه حمله قلبی این است که رسوبات چربی یا لخته های خونی، جلوی خون رسانی به قلب را می گیرند و اجازه نمی دهند غذا و اکسیژن کافی به عضله قلب برسد و این، منجر به بروز درد قلبی می شود.
اگر چنین دردی یک حد و مرز قابل پیش بینی داشته باشد، به آن می گویند آنژین پایدار. به بیان دیگر، آنژین پایدار به این معنا است که شما خودتان بدانید که وقتی میزان فعالیت روزانه تان از یک حد مشخصی بیشتر بشود، به درد قفسه سینه مبتلا می شوید و این درد ممکن است بارها و بارها تکرار شود.
اما وقتی که دردتان غیرقابل پیش بینی بشود یا این که در حال استراحت نیز به چنین دردی دچار شوید، آن وقت به آن می گویند آنژین ناپایدار؛ و شخصی که به آنژین ناپایدار دچار می شود، باید خیلی زود در بخش اورژانس، مورد بررسی پزشکی قرار بگیرد. بررسی وضعیت قلبی بیمار نیز اغلب با آنژیوگرافی و مطالعه میزان گرفتگی عروق کرونری صورت می گیرد، نه با تعداد حملات قلبی.
بیماری آنژین با درد قفسهسینه
اگر شما دارای درد قفسه سینهی بدون دلیل هستید، فورا به پزشک مراجعه کنید.
علائم
درد قفسه سینه
درد بازو، گردن، فک، شانه و یا پشت
تهوع
خستگی
تنگی تفس
عصبانیت
تعریق
سرگیجه
ممکن است درد قفسه سینه با فشار، سنگینی، احساس پری و یا درد در مرکز قفسه سینه همراه باشد.
برخی از بیماران مبتلا به این بیماری، حس می کنند که یک وزنه سنگین بر روی قفسه سینه آنان گذاشته شده است.
شدت، مدت و نوع آنژین بسیار متفاوت است.
آنژین مقاوم شایع ترین نوع آنژین می باشد.
آنژین مقاوم با فعایت بدنی بوجود می آید و با استراحت کردن از بین می رود.
اگر این نوع آنژین، بدتر شد و یا دچار تغییراتی گردید، فورا به پزشک مراجعه کنید.
مشخصات آنژین مقاوم
- هنگامی که قلب به سختی کار می کند، مانند: هنگامی که ورزش می کنید و یا از پله بالا می روید.
- در زمان فعالیت بدنی رخ می دهد.
- معمولا این درد شبیه دردهای قفسه سینه ای است که تا به حال داشته اید.
- مدت زمان کوتاهی طول می کشد، شاید 5 دقیقه یا کمتر.
- اگر استراحت کنید و یا از داروهای آنژین استفاده کنید، به زودی درد از بین می رود.
- احساسی شبیه سوء هاضمه ممکن است داشته باشید.
- درد ممکن است به بازو، پشت و یا سایر مناطق بدن کشیده شود.
- ممکن است به وسیله استرس های روحی و یا عاطفی ایجاد شود.
- حتی در زمان استراحت نیز می تواند رخ دهد.
- ناگهانی می باشد.
- معمولا شدید است و مدت زمان بیشتری نسبت به آنژین مقاوم طول می کشد (بیشتر از 30 دقیقه طول می کشد.)
- با استراحت کردن و مصرف داروی آنژین از بین نمی رود.
- ممکن است علامت یک حمله قلبی باشد.
مشخصات آنژین Prinzmetal
- معمولا موقع استراحت رخ می دهد.
- اغلی اوقات جدی است.
- ممکن است با مصرف داروی آنژین بهبود یابد.
این نوع آنژین بسیار نادر است و بوسیله گرفتگی شریان های قلب ایجاد می شود و باعث کاهش جریان خون می گردد.
علت
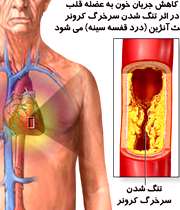
آنژین در اثر کاهش جریان خون به عضله قلب ایجاد می شود.
عضله قلب نیاز به اکسیژن برای زنده ماندن دارد. خون، اکسیژن را حمل می کند.
اگر عضله قلب اکسیژن کافی دراختیار نداشته باشد، منجر به بیماریی به نام ایسکمی می گردد.
یکی از شایع ترین علل کاهش جریان خون، بیماری کرونر قلبی می باشد. در این بیماری، سرخرگ های قلب نازک شده، چربی ها ته نشین می شوند و پلاک را بوجود می آورند که باعث سختی و تنگی عروق می شود و به نام بیماری آترواسکلروزیس (تصلب شرایین) خوانده می شوند.
عوامل خطر
سیگار کشیدن
دیابت
افزایش فشار خون
افزایش چربی خون
سابقه خانوادگی ابتلا به بیماری قلبی
سن بالا : مردان بزرگتر از 45 سال و زنان بزرگتر از 55 سال
کمبود فعالیت بدنی
چاقی
استرس
- آسپیرین : از لخته شدن خون جلوگیری می کند.
- نیترات ها: باعث گشادی رگ های خونی می شوند.
- بتا بلوکرها: اثر هورمون افدرین را مسدود می کند و رگ های خون را باز می کند.
- استاتین ها : برای کاهش کلسترول خون مصرف می شوند.
- مسدود کننده های کانال کلسیم : باعث گشادی رگ های خونی می شود.
- رانولازین : به تنهایی و یا با دیگر داروهای آنژین استفاده می شود.
- آنژیوپلاستی
- جراحی بای پس عروق کرونر
ادامه مطلب ...بیماریهای مری؛ آشالازی و مریبارت
بیماریهای مری؛ آشالازی و مریبارت
آشالازی نوعی بیماری مری است که با بسته بودن دریچه پایینی مری مشخص می شود. همچنین برگشت طولانی مدت اسید معده به مری باعث می شود دیواره انتهای مری شبیه بافت معده شود که با آن مری بارت می گویند.
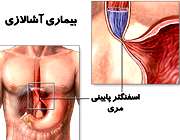
آشالازی (Achalasia)
آشالازی نوعی اختلال حرکتی مری است که با انقباض (بسته بودن) اسفنگتر تحتانی مری مشخص میگردد. این اسفنگتر یا دریچه، بین مری و معده قرار دارد (تصویر مقابل).
در این بیماری، اسفنگتر پایینی مری به طور متناسب با بلع غذا شل نمیشود، لذا غذا نمی تواند از مری وارد معده شود. همزمان با این مشکل، مری متسع (گشاد) می شود.
آزردگى ناشى از غذاى باقىمانده ممکن است باعث بروز زخمهاى کوچک در دیواره مری شود، ولى خونریزى ناشى از زخم گوارشی واقعى در آشالازى نادر است.
علت این اختلال، تحلیل اعصاب مری است.
دیسفاژى (بلع سخت غذا) مهمترین علامت این بیماری است، ولى با وجود انسداد عملکردى مری، کاهش وزن معمولاً شدید نیست.
درد شایع نیست، حتى اگر مخاط مرى به دلیل احتباس و تجزیه مواد غذایى دچار زخمهاى سطحى شود.
نوع شدید آشالازى با درد قفسه سینه و گرفتگی عضلات مرى مشخص مىشود.
با پیشرفت بیماری، مرى هرچه بیشتر گشاد مىشود و پیچ مىخورد. ولى پایینترین قسمت مرى حتى در مراحل انتهایى بیماری، تنگى خود را حفظ مىکند.
تشخیص بیماری با مانومتری مری مقدور می باشد.
درمان با گشادکردن مرى با فشار و یا قطع فیبرهاى عضلانى اسفنکتر تحتانى مرى امکانپذیر خواهد بود.
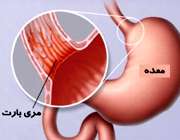
مری بارت (Barrett's esophagus)
این بیماری در افرادی که دچار ریفلاکس یا ترش کردن غذا هستند، دیده می شود. در بیماری ریفلاکس، اسید معده به مری بر می گردد و فرد اصطلاحا غذا را ترش می کند.
برگشت طولانی مدت اسید معده به مری باعث می شود دیواره انتهای مری شبیه بافت معده شود؛ یعنی بعد از چند سال که مری به طور دایم با اسید معده در تماس باشد، به تدریج تغییراتی در مری ایجاد می شود که دیواره آن را شبیه معده می سازد. این وضعیت را اصطلاحاً مری بارت می نامند، زیرا اولین بار، پزشکی به نام بارت (Barrett) آن را کشف نمود.
در حال حاضر هیچگونه درمان موثر و تایید شده ای برای معالجه مری بارت وجود ندارد، با این حال در آینده ممکن است لیزردرمانی از طریق یک آندوسکوپ، نقش مهمی در درمان این بیماران داشته باشد.
مری بارت ممکن است بعد از چند سال به سرطان مری تبدیل شود، بنابراین اگر مشکل شما شدید می باشد و شما جوان هستید، باید هر سال یکبار آندوسکوپی انجام دهید تا به محض تغییر مری بارت به سرطان مری، اقدام به درمان آن نمایید.
در صورت مشاهده تغییرات سرطانی، برای جلوگیری از پیشرفت سرطان، باید اقدام به عمل جراحی و برداشتن مری نمود که عمل خیلی سنگینی می باشد.
بر اساس این که چه مقداری از مری باید با عمل جراحی برداشته شود، ممکن است لازم شود که معده به سمت بالا کشیده شود و یا اینکه به جای مری، یک قسمت از روده بزرگ قرار داده شود.
خود مری بارت باعث بروز علایمی نمی شود، اما اگر تشخیص داده شود که شما دچار مری بارت هستید، درمان طولانی مدت با داروهای مهارکننده پمپ پروتون (مثل اومپرازول) برای علایم شدید ریفلاکس ممکن است لازم باشد.
ادامه مطلب ...آنفلوآنزای مرغی چیست؟
ویروس قاتل

ویروس های آنفلوآنزا همیشه باعث آزار و ناخوشی ما بوده اند و همه ما تجربه ناراحت کننده تب و لرز، بدن درد و سرفه ناشی از آنها در فصول سرد را داشته ایم، اما دردسرهای ناشی از این ویروس ها تنها به بیماری معمول آنفلوآنزا ختم نمی شود؛ هر چند سال یک بار آنها چهره ای مرگبار به خود می گیرند و مشکلی جهانی را باعث می شوند. میزبان ویروس های آنفلوآنزا در اصل، پرندگان آبی بوده اند و تنها بعدها بوده است که با بدن انسان ها تطبیق یافته اند و انواع ویروس های آنفلوآنزای انسانی به وجود آمده است. ویروس های آنفلوآنزا هر سال دستخوش تغییراتی جزیی به علت جهش های ژنتیکی می شوند و برای همین است که ما علیرغم آنکه سال قبل به آنها مبتلا شده ایم- یا واکسن آنفلوآنزا را تزریق کرده ایم- و بدنمان نسبت به آن نوع ویروس ها مصون شده، سال بعد دوباره در معرض بیماری قرار می گیریم؛ دستگاه دفاعی ما ویروس های جدیداً به وجود آمده را نمی شناسد. واکسیناسیون ضد آنفلوآنزا نیز به همین دلیل هر سال باید با واکسن هایی که بر ضد این ویروس های جدید ساخته شده اند تکرار شود. اما به جز این، هر 25 تا 30 سال یک بار، ویروس های آنفلوآنزا دچار تغییراتی عمده می شوند؛ به این ترتیب که معمولاً انواع ویروس های آنفلوآنزای پرندگان و ویروس های آنفلوآنزای انسانی هنگامی که در بدن یک میزبان مشترک- مثلاً خوک که به هر دو ویروس حساس است- قرار دارند، ژن های خود را با هم مبادله می کنند و در نتیجه ویروس جدیدی به وجود می آید که دستگاه ایمنی بدن ما اصلاً با آن آشنایی ندارد و می تواند شدیداً بیماری زا باشد. گاهی نیز ویروس های آنفلوآنزای پرندگان تدریجاً در طول سال ها با بدن انسان تطبیق می یابند. در هر حال تقریباً هر 25 سال یک بار، ویروس جدید به وجود آمده به سرعت در سراسر جهان گسترش می یابد و باعث تلفات بسیار می شود. در قرن بیستم، سه بار این واقعه در سال های 1918 و1957 و1968 رخ داده است و میلیون ها نفر به کام مرگ رفته اند.
از چند سال پیش، واقعه ای مشابه در جریان بوده است. ویروس H5N1 که باعث آنفلوآنزای فوق حاد در طیور می شد و مرگ و میر فراوان در آنها به بار می آورد، توانسته است انسان ها را هم مبتلا کند. از بیش از 180 نفری که از دو سال پیش با این ویروس آلوده شده اند بیش از نیمی از آنها فوت کرده اند. خوشبختانه تا به حال انتقال بیماری، منحصر به افرادی بوده است که تماس نزدیک و مدام با مرغ ها یا سایر ماکیان آلوده داشته اند؛ مثلاً افرادی که در مرغداری ها کار می کرده اند یا سلاخی این پرندگان را انجام داده اند. اما نگرانی دانشمندان این است که این ویروس در ادامه تغییرات ژنتیکی خود، بیشتر با بدن انسان سازگار شود، به طوری که مانند انواع معمول آنفلوآنزای انسانی به راحتی از یک انسان به انسان دیگر منتقل شود؛ پدیده ای که خوشبختانه هنوز رخ نداده است.
ادامه مطلب ...همه چیزدرباره اشکریزش چشم
علل اشک ریزش خودبخودی کودک

اصولا علل اشک ریزش را می توان این طور دستهبندی کرد که:
1) تولید اشک زیادتر از حد طبیعی باشد (وجود ایرادی در غدد اصلی سازنده اشک)
2) اشکال در مسیر خروج اشک باشد که اصطلاحا انسداد مجرا نامیده میشود (دلیل آن اختلالی در کار خروج اشک از چشم و هدایت آن به داخل بینی است.)
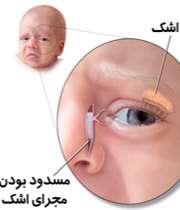
یکی از علل مهمی که شیرخواران را به مطب چشم پزشک میآورند، همین اشکریزش است. حدود 10 درصد نوزادانی که متولد میشوند، مبتلا به انسداد مجرای اشکی هستند، یعنی موقع تولد، هنوز مجرای اشکی آنها به داخل بینی باز نشده و این شیرخواران با اشکریزش و گاهی با ترشحات چرکی مواجه میشوند.
تجمع مواد کنار مژهها و گاه چسبیدن مژهها به هم خصوصا هنگام خواب و لزوم دستکاری پلکها در موقع بیدار شدن از مشکلات عمدهای است که موجب نگرانی والدین میشود و معمولا مجبورند پلکها را تمیز کنند تا چشمها از یکدیگر بازگردد.
به طور کلی انسداد مادرزادی مجرای اشکی در بچهها به سه صورت دیده میشود:
- اولین حالت، اشک ریزش مداوم بدون همراه بودن ترشحات چرکی است.
- دوم، اشکریزش مداوم همراه با ترشحات چرکی به خصوص هنگام ماساژ کیسه اشکی است که این بیانگر انسداد کامل مجرای اشکی میباشد (این فرم شایعی است).
- سوم، اشکریزش متناوب به خصوص هنگام سرماخوردگی است که بیانگر مشکلات بینی می باشد که هنگام سرماخوردگی شدت یافته و به طور موقت مجرای اشکی را میبندد.
هریک از سه حالت فوق باید توسط والدین مورد پیگیری قرار گیرد و بچه توسط چشمپزشک معاینه شود.
معمولا این بچهها نسبت به نور حساس نیستند، ولی قرنیه، شفاف و کره چشم سالم است و تنها انسداد مجرا مطرح است.

حدود 90 درصد این بچهها تا سن یک سالگی انسدادشان برطرف میشود و والدین نباید نگران باشند. تنها لازم است معاینه شوند و دستور ماساژ صحیح و درمان طبی توسط پزشک معالج به والدین داده شود.
هیچ اقدام خاصی برای باز شدن مجرا لازم نیست و نباید در درمان جراحی سونداژ بیمورد عجله شود و باید منتظر بمانیم تا مجرا باز شود. تنها در موارد عفونت حاد کیسه اشکی است که سونداژ را زودتر از موعد توصیه میکنیم.
سونداژ یک عمل کاملا ساده و موفقیتآمیز است که در بیمارستان تحت بیهوشی عمومی انجام میشود.
بهترین زمان انجام سونداژ حوالی یک سالگی است و تاخیر میتواند شانس موفقیت را کم کند، ولی تا پنج سالگی هم به نظر من، بهتر است اولین اقدام سونداژ (به تنهایی) و یا سونداژ همراه با لولهگذاری باشد.
انسداد مجرای اشکی باعث اشکریزش میشود
به انسداد مجرای باریکی که به طور طبیعی باعث تخلیه اشک از سطح چشم به داخل بینی می شود، انسداد مجرای اشکی گفته می شود که به دو صورت اکتسابی و مادرزادی است.
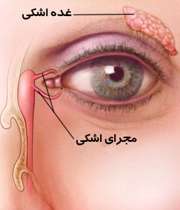
هر چشم یک غده اشکی دارد که در قسمت بالای چشم قرار دارد. غدد اشکی، اشک را تولید می کنند. با هر بار پلک زدن، مقداری از اشک تولیدشده از طریق مجرای اشکی به بینی تخلیه میشود.
به همین دلیل موقع گریه کردن دچار آب ریزش بینی می شویم.
اشک باعث مرطوب نگاه داشته شدن چشم و بیرون راندن گرد و غبار و اجسام خارجی از چشم می شود.
اشکال در ترشح اشک، شایع ترین علت ایجاد خشکی چشم است.
انسداد مجرای اشکی چیست؟
به انسداد مجرای باریکی که به طور طبیعی باعث تخلیه اشک از سطح چشم به داخل بینی می شود، انسداد مجرای اشکی گفته می شود که به دو صورت اکتسابی و مادرزادی است.
نوع اکتسابی آن در اثر یک عفونت رخ می دهد.
انسداد مادرزادی مجرای اشکی معمولا بین سنین 3 تا 12 هفتگی، به شکل اشک ریزش مداوم از یک چشم و در موارد نادری از هر دو چشم بروز پیدا میکند.
علت این انسداد باقی ماندن پرده ای در انتهای مجرای اشکی در سمت بینی است.
آیا بزرگسالان هم دچار تنگی مجرای اشکی می شوند؟
در بزرگسالان اشک ریزش کمتر دیده میشود. تنگی مجرای اشکی همراه با اشک ریزش در بزرگسالان ممکن است ناشی از:
- التهاب مجرای اشکی مثل عفونت مزمن بینی
- ورم ملتحمه چشم شدید یا مزمن
- شکستگی استخوانهای بینی یا صورت نیز میتواند باعث انسداد مکانیکی مجرای اشکی شود.
- انسداد طولانی مدت مجرای اشکی معمولا منجر به عفونت کیسه اشکی میشود.
علائم انسداد مادرزادی مجرای اشکی
در یک ماه اول بعد از تولد، ریزش اشک در زمان گریه کردن نداریم.
ترشح، التهاب مکرر ملتحمه و التهاب و عفونت کیسه اشکی وجود دارد که در این صورت ناحیه زیر چشم و نزدیک بینی قرمز و ملتهب شده و نسبت به لمس حساس است.
ممکن است این ناحیه متورم شود و ترشح موکوسی در کناره داخلی چشم دیده شود.
علائم نوزاد با گرد و غبار و باد تشدید می شود.
تشخیص انسداد مادرزادی مجرای اشکی
- با فشار ملایم بر روی کیسه اشکی، مایع از منافذ اشکی خارج می شود.
- موادی مانند فلئورسئین در داخل چشم ریخته می شوند و بر اساس زمان ناپدید شدن آنها از چشم و یا زمان حضورشان در داخل حفره حلقی دهانی (که با نور آبی کبالت ارزیابی می شود) می توان در مورد وجود یا عدم وجود انسداد قضاوت کرد (توسط پزشک متخصص).
درمان انسداد مادرزادی مجرای اشکی
تا قبل از یک سالگی در 95 درصد کودکان مجرای اشکی باز می شود. درمان های این بیماری شامل روش های غیر جراحی و جراحی است.
درمان غیر جراحی شامل: تحت نظر گرفتن بیمار، ماساژ کیسه اشکی و استفاده از آنتی بیوتیک موضعی است.
برای ماساژ لازم است که دست خود را بشویید و انگشت اشاره خود را روی کناره داخلی (سمت بینی) چشم قرار دهید و به سمت پایین فشار دهید.
از شما خواسته می شود تا از کمپرس گرم استفاده کنید.
در صورت وجود عفونت، استفاده از یک پماد یا قطره آنتی بیوتیک موضعی مفید است. آنتی بیوتیک باعث برطرف شدن انسداد نمی شود.
اگر انسداد مجرای اشکی بعد از چند ماه با درمان های فوق برطرف نشود، یا یک عفونت شدید رخ دهد و یا کودک دچار عفونت های عود کننده شود، لازم است عمل جراحی probing صورت گیرد. این عمل، حدود 10 دقیقه طول می کشد و یک پروب نازک و فلزی از داخل مجرای اشکی بسته عبور داده می شود تا انسداد را برطرف کند.
اگر probing ناموفق باشد و یا تنگی و باریکی مجرا وجود داشته باشد، ممکن است نیاز به اقدامات جراحی گسترده تری مانند کارگذاری لوله سیلیکون باشد. در این روش یک لوله از جنس سیلیکون در داخل مجرای اشکی به مدت شش ماه کار گذاشته می شود که موجب گشادی مجرا می شود و بعد از این مدت، طی یک جراحی کوچک از چشم خارج می گردد.
یک روش جراحی جدیدتر آن است که یک بالون در گوشه چشم و داخل مجرای اشکی کار گذاشته می شود. در ابتدا این بالون توسط یک مایع استریل به مدت 90 ثانیه منبسط می شود و سپس مایع خارج می شود و مجددا بالون به مدت 60 ثانیه منبسط شده و در انتها مایع خارج می شود. میزان موفقیت این روش بین 80 تا 100 درصد گزارش شده است.
هدف اصلی در همه این روش ها، باز کردن یک راه عبور از داخل کیسه اشکی به فضای داخل بینی است.
در مواردی که انسداد مجرای اشکی به درمانهای رایج جواب ندهد، میتوان از آندوسکوپ برای برطرف کردن انسداد کمک گرفت. مزیت اصلی این روش این است که برشی روی صورت داده نخواهد شد و در نتیجه جای عملی نیز وجود نخواهد داشت. میزان عوارض آن نیز کم است.
چاره اشک ریزش در کودکان
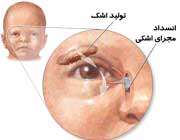
آیا تا به حال نوزادان تازه متولد شده را در حین گریه کردن دیدهاید؟ با اینکه تقلای زیادی در گریه کردن میکنند، ولی چشمان آنها همچنان خشک است و اشکی از آن سرازیر نمیشود. آیا میدانید علت این امر چیست؟
علتش این است که آغاز تولید اشک در کودکان سه هفته پس از تولد اتفاق میافتد. به همین دلیل اغلب کودکان در یک ماه اول پس از تولد، گریه ی بدون اشک دارند.
اشک پس از تولید به وسیله غدد تولیدکننده اشک باید سطح چشم را مرطوب کرده، یک لایه حفاظتی جلوی چشم ایجاد کند و سپس توسط سیستم تخلیه اشکی به داخل بینی تخلیه شود، زیرا چشم از طریق سیستم تخلیه اشکی با بینی در ارتباط است. از طرف دیگر، کارکرد صحیح پمپ تخلیه اشکی وابسته به عملکرد صحیح عضلات پلک، مژهها و در نهایت، قرار گرفتن صحیح بافتهای اطراف چشم در محل طبیعی خودشان است.
اگر هر کدام از این اعضا کار خود را به درستی انجام ندهند، موجب پیدایش مشکلاتی میشود که یکی از آنها اشک ریـزش از چشـم است.
ادامه مطلب ...
آمپول ضدبارداری چه عوارضی دارد؟
جلوگیری از بارداری با روش تزریقی

پس از مدت کوتاهی که قرص های ضد بارداری معمول شدند، روش تزریقی کشف شد که اثرات سودمند آن را می توان با اضافه کردن یک نوع ترکیب شیمیایی، طولانی کرد.
این ترکیبات با تزریق عضلانی به تدریج در جریان خون آزاد می شوند و به این ترتیب تاثیر فعالیت هورمون ها طولانی می شود.
انواع روش های تزریقی عبارتند از:
1- "DMPA" دپوپروورا یا دپومدروکسی پروژسترون استات(از نوع سوسپانسیون میکروکریستالی).
2- "NET-EN" نـوراتـیـنـدرون انـانـتـات(محلول روغنی است)
از سال 1960 و حتی قبل تر، از "DMPA" برای درمان اندومتریوز ، سرطان رحم، تهدید به سقط ، زایمان زودرس و... استفاده می شد.
این روش چگونه عمل می کند؟
ضد حاملگی های تزریقی در صورت مصرف صحیح، در زمره موثرترین روش های پیشگیری از بارداری هستند.
"NET-EN" سریع تر از "DMPA" از جریان خون ناپدید می شود و دفعات تزریق آن بیشتر است و هر دو از طریق مکانیسم های زیر از بارداری جلوگیری می کنند:
* جلوگیری از تخمک گذاری
* افزایش چسبندگی موکوس دهانه رحم و ضخیم شدن آن به شکلی که مانعی برای عبور اسپرم و باکتری ها شود.
* تغییر سرعت حرکت لوله های رحمی
* نامناسب شدن اندومتر(بافت رحم) برای لانه گزینی
این روش برای چه افرادی مناسب است؟
* زوجینی که خانواده خود را کامل کرده اند، اما تمایلی به بستن لوله ها و روش های غیرقابل برگشت ندارند و تمایل دارند که روش موثر و قابل برگشت برای فاصله گذاری بیش از دو سال بین فرزندان داشته باشند.
* در خانم هایی که واکسن سرخجه زده اند و تا چند ماه نباید باردار شوند.
* خانم هایی که شوهر آن ها وازکتومی شده اند و تا منفی شدن اسپرموگرام، باید از روش جلوگیری ثانویه استفاده نمایند.
* برای خانم هایی که در استفاده از روش های دیگر مانند قرص های ضد بارداری(که نیاز به یادآوری روزمره دارد)، ناموفق هستند.
* کسانی که به روش دیگری دسترسی ندارند.
* افرادی که لاغر هستند و مولتی پار(یعنی دارای حاملگی های متعدد) بوده اند.
* اشخاصی که در مکان ثابتی زندگی نمی کنند و همیشه در جابجایی و تغییر مکان هستند مانند عشایر.
روش های تزریقی چه فوایدی نسبت به سایر روش ها دارد؟
- روش های بسیار سالمی هستند.
- بسیار موثرند و میزان شکست آن ها کمتر از یک درصد است.
- عوارض جانبی استروژن، مانند ایجاد لخته خون را ندارند.
- برای زمان شیردهی مناسبند.
- روی روابط جنسی زوجین اثری ندارند.
- برگشت پذیرند.
- برای افرادی که مبتلا به آنمی (کم خونی) فقر آهن و یا دارای گلبول های داسی شکل هستند مناسبند.
- ممکن است باعث بهبود کیست تخمدانی و توده های خوش خیم پستانی شوند.
- اندومتریوز را بهبود می بخشند.
چه نکاتی را هنگام استفاده از این روش باید رعایت کرد؟
- قبل از استفاده از این روش، آزمایش های زیر را انجام دهید:
الف) آزمایش کامل ادرار برای بررسی قند در ادرار
ب) پاپ اسمیر
ج) اندازه گیری هموگلوبین
- بهترین زمان تزریق در پنج روز اول قاعدگی است.
- در صورت مصرف قرص های ضد بارداری خوراکی، بلافاصله پس از قطع قرص، تزریق انجام شود.
- در صورت شیردهی، شش هفته بعد از زایمان تزریق انجام شود و در صورت عدم شیردهی 4-1 هفته، و بهتر است هفته سوم پس از زایمان انجام شود. اگر مراجعه پس از 4 هفته باشد، ابتدا آزمایش برای بارداری داده شود و در صورت منفی بودن جواب آن، تزریق انجام شود.
- مصرف DMPA بلافاصله پس از زایمان ممکن است باعث خونریزی شدید شود و منطقی است که تا شش هفته پس از زایمان مصرف آن به تعویق افتد.
- مقدار مصرف DMPA، 150 میلی گرم هر سه ماه یک بار و NET-EN ، 200 میلی گرم هر دو ماه یک بار است.
DMPA کمی بیشتر از NET-EN برای پیشگیری از بارداری موثر است و طبق شواهد موجود، کمی دردناک تر هم هست.

در آمپول هایی که هر سه ماه یک بار ترزیق می شوند، بیشترین میزان تاخیر در تکرار تزریق، نباید بیشتر از دو هفته شود و در آمپول هایی که هر دو ماه یک بار تزریق می شوند، نیز بیشترین میزان تاخیر نباید از 1 تا 2هفته بیشتر شود، در غیر این صورت احتمال وقوع بارداری زیاد خواهد بود.
عوارض
- شایع ترین عارضه DMPA اختلال در قاعدگی است که ممکن است به صورت لکه بینی یا قطع قاعدگی باشد و بیشتر در سه ماه اول مصرف، شایع می باشد.
- ممکن است باعث بروز عوارضی مانند: افزایش وزن ، سردرد ، احساس درد در پستان ها، تغییرات خلقی ، سرگیجه و... گردد.
توجه:
* این روش هیچ اثر نامطلوبی در مقدار و کیفیت شیر مادر ندارد و حتی گروهی از پژوهش ها، نشان دهنده ی افزایش مقدار شیر با این داروها نیز هستند.
* تا کنون تداخل واضحی بین هورمون های ضد بارداری تزریقی با داروهای دیگر مانند آنتی بیوتیک ها و ریفامپین مشاهده نشده است.
آمپول ضدبارداری چه عوارضی دارد؟
جلوگیری به روش تزریقی چگونه است؟
در این روش از هورمون پروژسترون استفاده می شود.
پروژسترون به عضله فرد تزریق می شود و به تدریج وارد جریان خون می شود.
این هورمون از تخمک گذاری تخمدان ها جلوگیری می کند.
چه کسانی نباید از این روش استفاده کنند؟
- خانم هایی که سابقه ابتلا به پوکی استخوان دارند و یا زمینه آن در نزدیکان درجه یک آنها وجود دارد.
- خانم هایی که سابقه قاعدگی برای مدت شش ماه را دارند.
عوارض روش تزریقی
یکی از دلایلی که سبب می شود زنان به روش تزریقی رو بیاورند این است که استفاده از این روش، تا حدود سه ماه از بارداری جلوگیری می کند و استفاده از آن در میان سایر روش های جلوگیری بسیار آسان می باشد.
عوارض آمپول ضدبارداری مانند قرص ضدبارداری نمی باشد، زیرا در این روش میزان هورمون، بسیار بیشتر از قرص های جلوگیری می باشد.
عوارض این روش عبارتند از:
- عوارض جانبی شایع شامل افزایش وزن و حساسیت پوستی مثل ایجاد لکه های سیاه و جوش می باشد.
- عوارض جانبی کمتر مانند تغییر میل جنسی، تغییر اشتها ،عصبانیت، افسردگی، درد سینه ها، حالت تهوع، ریزش مو یا رشد مو بر روی صورت یا بدن است.
- عوارض خطرناک مانند احساس سردرد یا سرگیجه خفیف و دوره ای که می تواند نشان دهنده مشکلات جدی مربوط به فشار خون یا لخته شدن خون باشد.
- آمنوره (قطع قاعدگی) : تحقیقات نشان می دهد حدود نیمی از زنانی که از روش تزریقی استفاده می کنند،طی سال اول دچار آمنوره می شوند.
- خونریزی طولانی مدت : بیشتر زنانی که از این روش جلوگیری استفاده می کنند، در چهار ماهه اول استفاده خود در طی قاعدگی، خونریزی های طولانی مدتی دارند.
- تاثیر بر روی باروی : حدود دو یا سه ماه بعد از قطع روش تزریقی، بارداری به عقب می افتد.
- ایجاد لخته خون در پاها و ریه
- زردی
- حساسیت (آلرژی)
- ناباروری
- افزایش خطر ابتلا به سرطان پستان
محکم باش و به سیگار بگو: نه!!

کشیدن سیگار یکی از بحث برانگیزترین موضوعات این دهه است. بسیاری از شرکتها و شهرها، کشیدن سیگار در مکانهای عمومی را ممنوع کردهاند و حتی این احتمال به صورت جدی وجود دارد که هزینه بیمه افراد سیگاری را افزایش دهند، زیرا این افراد بیشتر در معرض بیماریهایی مانند سرطان، سل و بیماریهایی از این دست هستند.
به هر حال، با وجود بیماریهای مختلف و پیامدهای اجتماعی مهمی که کشیدن سیگار به همراه دارد، هنوز بسیاری از نوجوانان و جوانان به این عادت گرایش دارند. کارشناسان میگویند شاید این گرایش جوانان و نوجوانان به سیگار به دلیل قوای بدنی آنها در این سنین است و خود را اینگونه راضی میکنند که «چرا باید ما از حالا نگران بیماری باشیم وقتی که سالها بعد میخواهد به سراغ ما بیاید؟!».
اگر شما فکر میکنید که فرزند جوان یا نوجوانتان گرایشی به کشیدن سیگار دارد، باید هر چه سریعتر در این کار مداخله کنید. در ادامه با هم راهکارهایی را بررسی میکنیم که میتواند آنها را در ترک استعمال دخانیات متقاعد کند.
1 - پول با ارزش است و بسیاری کارها میتواند انجام دهد
قیمت سیگار بسیار گران است. در کشور ما متوسط قیمت سیگار در حدود هر پاکت، دو تا سه هزار تومان است و عموما محصلین و دانشجویان که درآمد چندانی ندارند و پول توجیبی قابل توجهی هم دریافت نمیکنند، سیگار میتواند بخش عمدهای از این پول را ببلعد.
زمانی را اختصاص دهید و با فرزند خود در مورد ضررهای مالی خرید سیگار صحبت کنید و راههای مناسب هزینه کردن یا پسانداز کردن همین پول اندک و محدود را به وی آموزش دهید. اگر باز هم فرزند شما اصرار به کشیدن سیگار داشت، لااقل با توافق یکدیگر بودجهای محدود را برای سیگار اختصاص دهید تا لااقل بدین ترتیب هم میزان سیگاری را که میکشد و هم مقدار پولی را که صرف این موضوع میکند، محدود شود.
2 - برای فرزند خود دلیل و مدرک ارائه کنید
اگر فرزند شما باور ندارد که استعمال دخانیات میتواند بیماریهای مهلکی مانند سرطان به همراه داشته باشد، میتوانید برای او مشاورههای پزشکی ترتیب دهید و فیلمها، منابع و مآخذی را در اختیارش بگذارید که در مورد عوارض کشیدن سیگار مطالبی ارایه میکنند.
این مطالب میتواند تاثیری قوی روی فرزند شما بگذارد چون عموما حاوی تجربیات تلخ کسانی است که این راه را پیمودهاند و به بیماریهای مختلف ریه، کبد و دیگر اعضای بدن مبتلا شدهاند. شکی نیست که این منابع، پیامی بسیار قوی را در مورد عاقبت کشیدن سیگاربا خود به همراه دارند.
3 - انگیزههای تولید کنندگان سیگار را توضیح دهید
شرکتهای تولیدکننده سیگار، همیشه سیگار را به عنوان سمبل زیبایی، ظرافت و نکته بینی معرفی میکنند. آنها میخواهند مشتریان باور کنند که سیگار کشیدن، فرد را شخصیتی مردمیتر، زیباتر، باهوشتر و موفقتر میکند.
به نظر شما راهی بهتر از این برای فروش چنین محصولی وجود دارد؟
این تاکتیک به خصوص در بین جوانان و نوجوانان بسیار موثر واقع میشود زیرا این گروه دایم به فکر این هستند که تصویری جذابتر و همه پسندتر از خود ارایه کنند. بسیار مهم است که برای جوان و نوجوان خود توضیح دهید که صرفنظر از آنچه که شرکتهای تولیدکننده سیگار میخواهند، سیگار هرگز کیفیت زندگی آنها را ارتقا نمیدهد، تعداد دوستان آنها را افزایش نمیدهد و حتی کمکی در حل سردرگمیهای آنها هم نیست. انگیزه و تاکتیکهای شرکتهای تولید کننده سیگار را برای آنها تشریح کنید و بگویید آنها فقط دنبال منافع خویش هستند و سلامتی مردم برای آنها هیچ اهمیتی ندارد.
4 - از فرزند خود سوال کنید
تیپ گرفتن و ژست سیگار و فشاری که رفقای هم سن و سال جوانان و نوجوانان بر یکدیگر وارد میکنند، از دلایل عمده و مشترکی است که برای فرزندان ما انگیزه کشیدن سیگار ایجاد میکند، پس باید به اندازه کافی برای فرزند خود وقت بگذارید و هر کاری که میتوانید انجام دهید تا ارتباطات او را بررسی کنید.
شاید یک نوجوان یا جوان، از سیگار برای غلبه بر افسردگی یا استرس استفاده کند که این موضوع هم در بررسیهای شما باید هر چه سریعتر و دقیقتر مشخص شود، زیرا اگر جوانی به این هدف سیگار بکشد، این احتمال وجود دارد که با حل مشکل او بتوان انگیزه استعمال دخانیات را در او از بین برد.
5 – اصلاً کشیدن سیگار خوب است؟
افراد سیگاری معدودی وجود دارند که فکر میکنند میتوانند به این سوال پاسخ روشنی بدهند! حتی اگر جوان یا نوجوانی هم برای غلبه بر استرس و افسردگی سیگار بکشد، هنوز نمیتواند پاسخ درستی به این سوال بدهد. گرچه این شیوه و این سوال، راهی برای درمان سیگار کشیدن نیست، اما لااقل میتواند بذر تردید را در مورد استعمال دخانیات در ذهن آنها بکارد که شاید در زمان مناسب بتواند مانند کاتالیزوری برای ترک سیگار عمل کند.
تجربه نشان میدهد که ترک سیگار چندان هم کار سادهای نیست. با تمام اینها این نکته را در نظر داشته باشید که این عادت هر چقدر زودتر ترک شود، میزان آسیبهای وارده به فرد کاهش مییابد و جوان و نوجوان ما میتواند زندگی طولانیتر و سالمتری بدون تنباکو داشته باشد.
تغذیه در سالمندان
تغذیه در سالمندان

با توجه به پیشرفت های پزشکی و بهداشتی، متوسط عمر انسان افزایش یافته و در کشورهای پیشرفته، این میانگین بیشتر است. فرایند پیر شدن با کاهش تدریجی فعالیت های فیزیکی و افزایش بیماری های مزمن همراه است و به نظر می رسد که بهبود وضعیت تغذیه تا حد زیادی قادر است از این مشکلات پیشگیری کند یا آنها را تخفیف دهد. به همین دلیل یکی از مسائل مهم سالمندان، مسائل پزشکی و بهداشتی از جمله وضعیت تغذیه آنهاست. با افزایش سن، نیاز سالمندان به انرژی کاهش می یابد و تمایل به مصرف غذا کمتر می شود. در این حال اگر انتخاب غذا درست صورت نگیرد، میزان دریافت مواد مغذی ضروری در این گروه سنی پایین تر از حد مطلوب خواهد شد. در این بحث به بررسی بعضی از مشکلات تغذیه ای سالمندان و نیز نیازهای تغذیه ای آنها خواهیم پرداخت.
عوامل موثر در ایجاد مشکلات تغذیه ای سالمندان
1- عوامل جسمانی : مانند کاهش کل انرژی مورد نیاز، بیماری های مزمن، بی اشتهایی، تغییر در حس چشایی، خرابی دندان ها، بی تحرکی، ناتوانی جسمی، مشکلات گوارشی، تداخلات دارویی و یا تداخل غذا و داروها2- مشکلات روحی و روانی : افسردگی، تنهایی، از دست دادن همسر
3- مشکلات اقتصادی : درآمد کم، کمبود امکانات برای تهیه و طبخ غذای مناسب ، زندگی در آسایشگاه
نیازهای تغذیه ای سالمندان
انرژی
با افزایش سن ، میزان نیاز به انرژی کاهش می یابد که می تواند به دلیل کاهش فعالیت جسمی و کاهش توده عضلانی بدن باشد. در صورت دریافت انرژی بیش از حد نیاز مشکلات و عوارضی مانند چاقی، فشار خون، بیماری های قلبی – عروقی برای سالمند ایجاد می شود. میزان نیاز به انرژی برای هر سالمند متفاوت است و بر اساس وزن، قد، شرایط فیزیکی و سلامتی وی محاسبه می شود.پروتئین
با افزایش سن، علاوه بر کاهش توده عضلانی، ذخیره پروتئینی بدن نیز کاهش می یابد و میزان نیاز به پروتـئین با افزایش سن نه تنها کاهش نمی یابد، بلکه ثابت مانده یا افزایش می یابد، به ویژه در صورت ابتلا به بعضی بیماری ها و یا عفونت ها. 16- 14 در صد از انرژی دریافتی روزانه سالمندان باید از پروتـئین ها به ویژه پروتئـین های با کیفیت بالا تأمین شود. بعضی از سالمندان ممکن است به دلیل مشکلات مالی، پروتـئین کافی دریافت نکنند که این مسئله باید مورد توجه قرار گیرد. البته میزان نیاز به پروتئـین ها نیز در اشخاص مختلف با توجه به شرایط بدنی آنها متفاوت است و گاهی در بعضی از سالمندان بیمار، ممکن است نیاز به کاهش پروتئـین دریافتی باشد.
مایعات
مصرف مایعات در سالمندان باید به مقدار کافی باشد. علایم کمبود آب در بسیاری از سالمندان ممکن است به صورت خشکی لب ها، گود افتادن چشم ها، تب، یبوست، کاهش حجم ادرار، و تهوع باشد که این مسئله در مورد سالمندانی که در مناطق گرم زندگی می کنند بیشتر شایع است. استفاده از داروهای ادرارآور نیز از عوامل موثر در ایجاد کم آبی در سالمندان می باشد.ویتامین ها و مواد معدنی
اغلب سالمندان علاقه زیادی به مصرف مکمل های ویتامیـنی دارند که باید از مصرفِ بیش از حد نیاز این مکمل ها خود داری شود.در مورد ویتامین های محلول در آب، معمولاً کمبودی در سالمندان دیده نمی شود. مگر در سالمندان الکلی که کمبود
کمبود
در مورد مواد معدنی باید گفت با رعایت یک برنامه غذایی صحیح می توان مواد معدنی مورد نیاز سالمندان را تا حد زیادی تأمین کرد. فقط باید به میزان کلسیم دریافتی که معمولاً مقدار مصرف آن در سالمندان به میزان توصیه شده نمی رسد توجه شود. عوامل متعددی در کمبود کلسیم در سالمندان نقش دارند. از جمله میزان جذب روده ای کلسیم، کار کلیه ها، متابولیسم استخوان ها، تداخل غذا و دارو، کم تحرکی و عدم مصرف کافی لبنیات به دلیل عدم تحمل لاکتوز. در صورتی که شیر و لبنیات به مقدار کافی مصرف نشود ممکن است نیاز به مصرف مکمل کلسیم باشد که البته تشخیص آن باید توسط پزشک و متخصص تغذیه صورت گیرد. مصرف سدیم هم باید در سالـمندانی که مبتلا به فشار خون، مشکلات قلبی، کلیوی و دیابت هستند، محدود شود.

1- مراجعه به موقع به پزشک و متخصص تغذیه جهت بررسی وضعیت سلامتی و تغذیه خود و پیروی از یک برنامه غذایی صحیح
2- توجه و رسیدگی مناسب به موقع به بهداشت دهان و دندان
3- مصرف 6-5 لیوان آب در روز
4- استفاده از تمام گروه های غذایی و ایجاد تنوع غذایی در برنامه روزانه
5- مصرف مقادیر کافی میوه جات و سبزیجات
6- استفاده از
7- محدود کردن مصرف غذاهای چرب و شیرینی ها
8- مصرف کافی لبنیات مثل شیر و ماست ( حداقل 2 لیوان شیر یا ماست در روز )
9- سالمندانی که دچار بی خوابی هستند، از مصرف قهوه و چای در بعد از ظهر و شب خود داری کنند و یک فنجان شیرگرم قبل از خواب مصرف کنند.
10- از مصرف چای تا 2 ساعت بعد از غذا اجتناب نمایند و در صورت امکان از لیمو ترش تازه در کنار غذا جهت جذب بهتر آهن غذا استفاده کنند.
11- قرار گرفتن در معرض نور آفتاب به مدت نیم ساعت در روز و استفاده از لباس های رنگ روشن برای تامین ویتامینD لازم توصیه می شود.
12- به کلیه سالمندان محترم توصیه می شود با توجه به شرایط بدنی خود ، نرمش و تحرک روزانه را هر چند به مقدار کم آغاز کنند. حتی 20 دقیقه پیاده روی سبک در هوای آزاد می تواند در ایجاد نشاط و سلامت سالمندان بسیار موثر واقع شود و برای انجام فعالیت های سنگین هم بهتر است ابتدا با پزشک خود مشورت کنند.
خانواده های سالمندان با توجه به حساسیت این دوران از نظر وضع جسمی، روحی و تغذیه ای با حمایت عاطفی از سالمندان و همچنین تهیه غذاهای مطبوع و خوش طعم، همکاری در خرید و تهیه غذا و توجه به مشکلات احتمالی دیگر، می توانند شرایط مطلوبی را برای سالمندان فراهم آورده و میزان مشکلات این دوران را تا حد امکان کاهش دهند.
نکاتی درباره دیابت در سالمندان

در سنین سالمندی بروز دیابت افزایش می یابد، به طوری که در این سنین شیوع دیابت سه برابر پیش از سنین جوانی است.
نشانه های بیماری دیابت در سالمندان کمتر از افراد کم سن و سال مشهود است؛ سالمندان معمولا دچار تشنگی شدید یا افزایش و تکرر ادرار نمی شوند اما ممکن است بی حال و مریض احوال باشند و یا به رغم اشتهای طبیعی، وزن شان به تدریج کم شود. از این رو انجام آزمایش خون برای بررسی وجود قند خون بالا در افراد کهنسال ضروری است و باید به عنوان جزیی از معاینه معمول آن ها به شمار آید زیرا در این افراد ممکن است ماه ها یا سال ها پس از آسیب بافتی ناشی از افزایش قند خون، دیابت تشخیص داده شود.
این نکته را نیز اضافه کنم که معیارهای آزمایشگاهی تشخیص دیابت در سالمندان همچون دیگر گروههای سنی است ولی آن چه اهمیت دارد توجه به احتمال وجود دیابت با علامت های بالینی بسیار خفیف و غیراختصاصی و انجام بررسی های آزمایشگاهی لازم برای کشف آن است.
افت قند خون
در هر فرد مبتلا به دیابت، قند خون باید در محدوده طبیعی یعنی 70 تا 110 میلی گرم در دسی لیتر باشد ولی افرادی که قند خون طبیعی دارند بیش از افرادی که قند خون آن ها بالاتر از محدوده طبیعی است در معرض افت قند خون هستند. افراد جوان در مقایسه با سالمندان، معمولا حملات ناشی از افت قند خون را سریع تر شناسایی و درمان می کنند.
به دنبال افت قند خون تغییراتی در جریان خون مغز روی می دهد که ممکن است سرخرگ های سفت شده سالمندان بتوانند این تغییرات را به راحتی بپذیرند. سالمندان دیابتی که تنها زندگی می کنند، ممکن است بر اثر افت قند خون زمین بخورند یا بی هوش شوند.

پایین افتادن قند خون موجب لرزیدن شخص و در نتیجه پایین آمدن دمای بدن نیز می شود. در افراد سالمند ممکن است به دلایل مختلف، بدون پایین آمدن قند خون نیز دمای بدن پایین بیاید.
اغتشاش شعور یا فراموشی، رنگ پریدگی، تعریق، تحریک پذیری و تاخیر فراوان واکنش ها، از افت قند خون حکایت دارد. در صورت مشاهده این علامت ها باید به سرعت قند خون اندازه گیری شود.
اگر نمی توانید قند خون را اندازه بگیرید، اندکی قند به بیمار بخورانید و آثار آن را مشاهده کنید.
انجام حرکات و فعالیت هایی که فرد به آن ها عادت ندارد، می تواند به پایین افتادن قند خون کمک کند. به طور مثال در هوای آفتابی که معمولا سالمندان علاقه به انجام کارهای باغبانی دارند، ممکن است چنین حالتی روی دهد.
توجه داشته باشید که در هوای سرد، خطر مضاعف افت قند خون و دمای بدن وجود دارد. لذا در صورت امکان، این گونه مواقع نزد بستگان خود بمانید تا هوا بهتر شود.
فرد سالمند ممکن است خوردن یک وعده غذا را فراموش کند. از این رو بهتر است اوضاع را تحت نظر داشته باشید.
زنان مسن در خطر پوکی استخوان و سرطان سینه هستند
پوکی استخوان خبر نمی کند
پوکی استخوان یا استئوپروز، حالتی است که در اثر تخریب بافت استخوانی، توده استخوان کاهش یافته و سرانجام به شکستگی استخوان منجر میشود.
این بیماری علائم زیادی نداشته و تنها زمانی بروز میکند که استخوانها به راحتی میشکنند. در این زمان فرد متوجه میشود دچار پوکی استخوان شده، به همین دلیل معروف به بیماری خاموش قرن است.
تقریبا تمامی افراد مسن و خانمها پس از یائسگی با این بیماری مواجه میشوند.
ماده اصلی که سختی و شکل استخوان را به وجود می آورد کلسیم است. ذخیره شدن کلسیم در استخوان قبل از تولد آغاز میشود و تا سن 30 سالگی ادامه دارد.
توده استخوان هر فرد معمولا در 30 تا 35 سالگی به بیشترین میزان خود می رسد. پس از این سن کاهش توده استخوانی به صورت یک روند طبیعی آغاز میشود که معمولا 30 درصد افرادی که به سن 75 سالگی می رسند، دچار شکستگی ناشی از پوکی استخوان میشوند.
چه عواملی باعث پوکی استخوان می شوند؟
علت اصلی پوکی استخوان، کمبود کلسیم و ویتامین D در بدن است. هر فرد باید روزانه معادل یک و نیم گرم کلسیم دریافت کند تا دچار پوکی استخوان نشود.
برای کامل شدن فرآیند جذب کلسیم باید دستگاه گوارش، کبد و کلیه فعال باشند. بروز مشکل در کار هر یک از این اندامها موجب میشود جذب کلسیم به خوبی صورت نگیرد.
موادغذایی حاوی ویتامین D مانند زرده تخممرغ، روغن ماهی و غلات غنی شده بهترین موادغذایی برای جلوگیری از ابتلا به پوکی استخوان هستند. فراوردههای لبنی هم کلسیم فراوانی دارند. مصرف روزانه چهار لیوان شیر یا ماست میتواند کلسیم بدن را تامین کند. البته فردی که در صورت مصرف فراوردههای لبنی دچار مشکل گوارشی (مثل نفخ و دل درد) میشود، میتواند کلسیم را به صورت دارویی مصرف کند. قرصهای کلسیم باید روزانه در سه وعده همراه با غذا میل شوند تا جذب اندامهای بدن شوند.
کمتحرکی نیز یکی از مهمترین عوامل افزایش پوکی استخوان در افراد است. تحرک و ورزش موجب افزایش تراکم استخوانها میشود.
یائسگی و کمبود استروژن، یائسگی زودرس (زیر 45 سال)، سابقه پوکی استخوان در افراد درجه یک خانواده و سابقه شکستگی قبلی، استعمال دخانیات، مصرف زیاد کافئین، زندگی کمتحرک، افراد سفیدپوست و نژاد آسیایی، مصرف داروهایی مانند کورتیکواستروئیدها، داروهای ضد انعقاد، ضد صرع و سیکلوسپورین به مدت طولانی، وجود یکسری بیماریهای زمینهای مانند کمکاری تیروئید، ناراحتیهای کلیه و استخوانبندی ظریف و کوچک از دیگر عوامل مستعد کننده ابتلای فرد به پوکی استخوان هستند.
علائم ابتلا به پوکی استخوان چیست؟
خمیدگی ستون فقرات (قوز کردن) و کاهش قد از علائم ابتلا به پوکی استخوان هستند، ولی از آنجایی که این موارد تدریجی بوده و چندان مشهود نیست، تشخیص به موقع آن دشوار است.
کمردرد شدید در یک نقطه خاص، درد ناگهانی در ناحیه ستون فقرات و شکستگیهای بدون دلیل و خودبه خودی استخوان از دیگر نشانه های بیماری پوکی استخوان به شمار میروند.
توده استخوانی هر فرد معمولا در سن 30 تا 35 سالگی به بیشترین حد خود می رسد و پس از آن کم شدن توده استخوان به صورت یک روند طبیعی آغاز میشود. در سن بالاتر از 60 سال، این بیماری بیشتر شایع بوده و با گذشت هر دهه از عمر بعد از 50 سالگی، خطر ابتلا 2 تا 3 برابر افزایش مییابد.
با افزایش سن استخوانها از جمله سر استخوان ران، ستون مهرهها و مچ دست نازک و شکننده میشوند، به حدی که به راحتی و حتی به خودی خود یا با حرکات سادهای مانند سرفه و عطسه میشکنند.
چه افرادی بیشتر دچار پوکی استخوان می شوند؟
زنان مسن و یائسه، افراد کم تحرک، کسانی که در غذای روزانه آنها لبنیات و مواد حاوی کلسیم کم است، افراد سیگاری و کسانی که الکل مصرف میکنند بیشتر در معرض پوکی استخوان قرار دارند.
این افراد باید نسبت به وضعیت جسمی خود حساسیت داشته باشند و پیگیر چکاپهای استخوانی خود باشند که از جمله این چکاپ ها میتوان به انجام تست سنجش تراکم استخوان اشاره کرد.
چطور از ابتلا به پوکی استخوان جلوگیری کنیم؟
افرادی که در معرض خطر پوکی استخوان قرار دارند، باید برای تشخیص زودرس، قبل از شروع عوارض مورد ارزیابی قرار گیرند و در صورت مبتلا بودن، اقدامات پیشگیرانه صورت گیرد.
رژیم غذایی با کلسیم کافی و دریافت مناسب ویتامین D، انجام مرتب تمرینات ورزشی، ترک استعمال سیگار و عدم مصرف الکل، تغذیه مناسب و تحرک کافی از جمله راهکارها به منظور پیشگیری یا کاهش روند ابتلا به پوکی استخوان هستند.
جایگزین کردن هورمونهای زنانه در زنان یائسه (استروژن درمانی) میتواند مانع پوکی استخوان زودرس شود.
چطور جلوی پیشرفت بیماری را بگیریم؟
با اطلاع از وضعیت استخوانها به ویژه در زنان در دوران نزدیک به یائسگی به وسیله مشورت با پزشک، به کاربردن روش تشخیص مناسب و در صورت نیاز تجویز داروهای ویژه می توان از پیشرفت این بیماری و عوارض حاصل از آن پیشگیری کرد.
زنان مسن در خطر پوکی استخوان و سرطان سینه هستند
در جامعه کنونی متوسط طول عمر افزایش یافته و اگر دوره عمر زنان را بین 70 تا 80 سال بگیریم، زنان یک سوم زندگی را در دوره یائسگی طی میکنند و با کمبود هورمون استروژن مواجه میشوند که عوارضی ایجاد میکند.

کمبود هورمون استروژن پس از یائسگی عوارضی مانند پوکی استخوان را در پی دارد. 80 درصد از مبتلایان به پوکی استخوان را در دنیا زنان تشکیل میدهند.
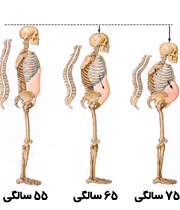
پوکی استخوان یا استئوپروز از زمان شروع کاهش تراکم استخوانها در بدن فرد مبتلا، تا بروز اولین نشانهها و علایم آن روند تدریجی دارد. یکی از علائم مهم پوکی استخوان، خمیدگی پشت و کوتاه شدن قد می باشد.
پوکی استخوان از بیماریهای شایعی است که بعد از 30 سالگی روند آن در افراد آغاز میشود.
این نوع بیماری منجر به دهها هزار شکستگی ناتوان کننده در سال میشود که عمده این شکستگیها در نواحی گردن، استخوان ران، محورهای ستون فقرات و استخوانهای مچ دست رخ میدهد.
با افزایش سن و شروع دوران میانسالی و پیری، روند کاهش تراکم استخوانها در انسان آغاز میشود که موضوعی طبیعی است.
استئوپروز از بیماریهای بسیار خطرناک قرن محسوب میشود که در صورت پیشرفت آن عوارض نامطلوبی چون شکستگی سریع استخوانها و زمینگیر شدن فرد و در نهایت در مراحل بسیار پیشرفته، درگیر شدن دیگر اعضا و اندام های حیاتی بدن را هم به دنبال دارد و در مواردی مرگ آفرین هم هست، چون در جراحیهای شکستگی ممکن است آمبولی ایجاد شود.
مسئله دیگری که خانمها در سنین سالمندی با آن مواجه میشوند گرگرفتگی است که از نظر روانی ممکن است آزار دهنده باشد، بهویژه اگر در شب اتفاق بیفتد و خواب را مختل کند.
اختلال خواب حتماً باید درمان شود، چرا که در طی روز افسردگی و خواب آلودگی را در پی دارد و استروژنهای گیاهی و تجویز هورمون توسط پزشک بسیار موثر است.
مسائل روانی خاص بعد از یائسگی، بازنشستگی، از دست دادن کار و دوری از فرزندان هم در بیماریهای دوره سالمندی بسیار شایع است که باید برای آن چارهای اندیشید.
کاهش استروژن در سالمندی ممکن است سبب خشکی و آتروفی سیستم تناسلی و خشکی واژن شود و از طرفی ممکن است رباطهای رحم را شل کند که زمینههای افتادگی رحم و مثانه را تشدید کند.
خشکی واژن هم میتواند خارش و سوزش ایجاد کند که بر کیفیت زندگی و سلامت سالمند اثر می گذارد و بر حسب مورد باید درمان شود.
افزایش سن، بیشترین فاکتور مستعد کننده افزایش سرطان است، به عنوان مثال خطر ابتلا به سرطان سینه و سرطان دستگاه تناسلی افزایش مییابد. لذا خانمها در دوران سالمندی باید غربالگری سرطان سینه و سرطان سالانه رحم را انجام دهند. برخی خانمها میگویند از ما گذشته است و نیازی به پیگیری نداریم در حالی که بیشترین مراقبت باید در سنین سالمندی صورت گیرد.
پوکی استخوان دارید، ولی نمیدانید!
پوکی استخوان نه دردی دارد و نه هشداری و خودش را تا روزی که ریشهدار و بحرانی شود نشان نمی دهد. آن وقت میشود دردهای شبانهروزی، میشود استخوانهای ترد و دردناک و شکننده، میشود پاهای پرانتزی و ناتوان از راه رفتن، میشود کوتاهی قد و خمیدگی.
شما هم از پوکی استخوان میترسید؟ نگران نباشید، ما میتوانیم با عادات درست راهش را سد کنیم یا اگر آمده است دستکم کنترلش سازیم.
شایعترین علل پوکی استخوان کمتحرکی و تغذیه نامناسب است
تا دشمنتان را بخوبی نشناسید، نمیتوانید با او مبارزه کنید، بنابراین اگر میخواهید علیه پوکی استخوان کاری انجام دهید باید اول دربارهاش اطلاعات کسب کنید! پوکیاستخوان با نام علمی استئوپروز، بیماری شایع میان زنان است که در تعریفی ساده میتوان آن را کم شدن تراکم استخوانها تعریف کرد. این کم شدن تراکم استخوانها گاهی در حدی است که استخوانها در یک دوره سنی (معمولا سالمندی) با کمترین ضربهای شکسته میشوند.
این بیماری در سالمندان شایعتر است، اما تنها علت آن سالمندی نیست. ژنها، یائسگی، تغذیه نامناسب، کمتحرکی در زندگی مدرن، تماس کم با نور خورشید و حتی مصرف برخی داروها هم میتوانند سببساز پوکیاستخوان شوند.
اما پزشکان میگویند دلیل این که چنین بیماری در زنان ایرانی شیوع قابل توجهی دارد، اولا در وهله اول عادت نداشتن به تحرک بدنی و ورزش و در وهله دوم بیتوجهی آن ها به غذاهای پرکلسیم است و به عبارتی دیگر بیشتر زنان ایرانی با الگوی صحیح زندگی که میتواند سلامت آن ها را تامین کند، بیگانهاند.
همین مشکل سبب شده است سن ابتلا به این بیماری نیز کاهشی چشمگیر داشته باشد و حالا پزشکان مراجعان جوانی دارند که فرآیند پوک شدن استخوانها در آن ها آغاز شده است.
مکمل بله؟ مکمل نه؟
می دانید که مکملها را نباید بیحد و حساب خورد و زیادهروی در مصرف آن ها نیز میتواند دردسرساز باشد و عوارض خطرناکی در پی داشته باشد. از طرفی خوردن مکملهای کلسیم در شرایطی که بدن واقعا کمبود کلسیم داشته باشد، میتواند مشکل کمبود کلسیم را رفع کند و مانع از پوکیاستخوان در آینده شود. اما از کجا میشود فهمید چه وقت نیاز به استفاده از مکملهای کلسیم است؟
کلسیم یک ریزمغذی حیاتی در بدن است که به انقباض و انبساط عضلات کمک میکند. همچنین رژیم غذایی غنی از کلسیم برای داشتن استخوانها، دندانها و بافتهای نرم سالم ضروری است. برای جبران کمبود کلسیم و مشکلات مرتبط با آن، معمولا قرصهای کلسیم تجویز میشود که البته مصرف این مکملها باید زیر نظر پزشک متخصص باشد.
بهترین ریزمغذیها برای تقویت استخوانها
دو ماده کلیدی برای کمک به رشد و تقویت استخوانها، کلسیم و فسفر هستند. علاوه بر این دو ماده معدنی مهم، مصرف سایر ویتامینها، ریزمغذیها، پروتئینها و املاح معدنی نیز در حد متعادل برای حفظ سلامت و تقویت استخوانها ضروری است.
برای دستیابی به این هدف، داشتن برنامه غذایی مناسب در تمام گروههای سنی حیاتی است. توجه به این نکته به ویژه در زنان پس از رسیدن به سن 30 سالگی که تراکم استخوانها به تدریج کاهش مییابد، بسیار حائز اهمیت است.
آیا پوکی استخوان با یائسگی نسبتی دارد؟
آمارها نشان میدهد زنان در طول پنج سال نخست یائسگی، 10 درصد از تراکم استخوانی خود را از دست میدهند و نکته هشداردهنده این است که این تحلیل استخوانی، بدون هیچ علامت ابتدایی رخ میدهد.
بیماری را درک کنید
شکستگیهای استخوانی ناشی از این بیماری بسیار دردناک است و به کندی بهبود پیدا می کند و در برخی شرایط حادتر، این شکستگیها به ضعف دائمی استخوانها و مفاصل منجر میشود.
علاوه بر این، داروهایی که برای درمان پوکی استخوان استفاده میشوند اغلب با درد، واکنشهای آلرژیک و مشکلات معدهای همراه هستند. از اینرو تنها راه موثر برای پیشگیری، دنبال کردن یک الگوی زندگی پرتحرک، سالم و همچنین رعایت کردن یک رژیم غذایی مناسب است.
سن شروع و شیوع پوکی استخوان
در زنان پوکی استخوان چهار برابر مردان دیده میشود. در سال های بعد از یائسگی، مخصوصاً در سال های اول، معمولاً قدرت استخوان با سرعت زیادی کاهش مییابد. سپس این سرعت کم میشود، ولی روند پوکی استخوان ادامه مییابد. زنان، مخصوصاً آن ها که بیشتر از 60 سال دارند بیشترین مبتلایان به پوکی استخواناند.
در مردان با افزایش سن، کاهش ناگهانی و عمدهی هورمون های جنسی، چنان که در زنان اتفاق میاافتد، پیش نمیآید. کاهش تراکم وقدرت استخوان در آن ها خیلی آهستهتر اتفاق میافتد. اما در 65 تا 70 سالگی، زنان و مردان با یک سرعت استخوان های خود را از دست میدهند.
علائم و عوارض پوکی استخوان
پوکی استخوان در مراحل بعدی موجب بروز مشکلات زیر میگردد:
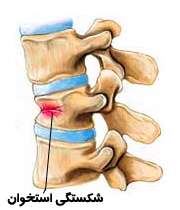
- شکستگی خود به خود استخوان با کمترین ضربه، مخصوصاً در نواحی ران و لگن، کمر و ستون مهرهها که غالباً اولین علامت است.
- کمردرد شدید در نقطهای خاص که نشانه شکستگی است.
- قوز پشت که موجب انحنای پشت یا قوز درآوردن میشود.
- کوتاه شدن قد.
بعضی از محققان عقیده دارند افتادن دندان ها در سال های بالا نیز ناشی از همین پوکی استخوان است.
شکستگی های ناحیه لگن، معمولاً در اثر افتادن و سقوط کردن فرد رخ میدهند. این شکستگیها در بین شکستگی های دیگر از همه بدتر است، زیرا میتواند حتی خطر مرگ در پی داشته باشد. نیمی از افرادی که هم زنده میمانند معمولاً تا آخر عمر معلول بوده، چنانچه نمیتوانند بدون مراقبت دایمی زندگی کنند و برای همهی عمر به عصا یا چهار پایههای مخصوص راه رفتن افراد معلول (واکر) نیاز دارند.
به هر ترتیب چنانچه بیش از یکی از علائم بالا در شما هست حتماً به پزشک مراجعه کنید.