
کلینیک جامع آموزش پزشکی
همچنین می توانید کانال ما در تلگرام را دنبال کنید با عنوان: نکات مهم سلامتی t.me/public_health
کلینیک جامع آموزش پزشکی
همچنین می توانید کانال ما در تلگرام را دنبال کنید با عنوان: نکات مهم سلامتی t.me/public_healthچرا قرصهای مسکن خطرناکتر از هروئین هستند؟
چندی
پیش اخباری بسیار وخیم و شگفتآور در مورد عواقب مصرف بیرویه داروهای آرامبخش و مسکن
منتشر شد.
تحقیقاتی که اخیرا توسط "مراکز پیشگیری و کنترل
بیماریها"[1] انجام شده نشان میدهند که هماکنون سالیانه 15/000 نفر بر
اثر مصرف بیش از اندازه مواد مسکن و آرامبخش جان خود را از دست میدهند.[2] این
امر بدین معنا است که تلفات مصرف این نوع داروها بیش از تعداد مرگ و میرهای ناشی
از اعتیاد به هروئین و کوکائین است. نکته جالب توجه اینجاست که در برخی ایالتهای
آمریکا آمار مرگ و میر ناشی از مسکنها و آرامبخشها بیش از تلفات سوانح رانندگی
است
 .
.
سالیانه 15/000 نفر در آمریکا جان خود را بر اثر مصرف مسکنها از دست میدهند
تحقیقات چه میگویند؟
در سال 2007، روزانه تقریبا 100 نفر بر اثر مصرف بیش از اندازه مواد دارویی (overdose) در آمریکا جان خود را از دست دادند.[3] نرخ مرگ و میر 11/8 نفر به ازای هر 100/000 نفر در سال 2007، تقریبا دو برابر نرخ مرگ و میر در سال 1991 بود. از سال 1999، داروهای تجویز شده مسؤول بخش اعظمی از افزایش در نرخ مرگ و میر است.[4] در سال 2009، تعداد 1/2 میلیون رجوع به مراکز درمان اورژانسی (که با رشد 98/4 درصددی نسبت به سال 2004 مواجه بود)، به علت سوءمصرف و یا استفاده اشتباهی از داروها بود. این در حالی است که تعداد موارد اورژانسی به خاطر مسمومیت ناشی از مواد غیرقانونی به مانند هروئین و کوکائین، 1 میلیون مورد بود.[5] ب خش عمدهای از این مسمومیتها و مرگ و میرها مربوط با دستهای از آرامبخشها به نام "مسکن درد اوپیوئیدی" (OPR) هستند که شامل داروهایی چون اوکسیکدون (oxycodone)، متادون (methadone) و هیدروکدون (hydrocodone) میباشند. داروهای OPR اغلب برای مصارف غیر پزشکی توسط بیماران یا نزدیکان آنها مصرف شده و یا در خیابان فروخته میشوند. در سال 2010، تقریبا 5 درصد از جمعیت از بالای دوازده سال آمریکایی از داروهای OPR برای مصارف غیرپزشکی استفاده میکردند.[6] استفاده غیرپزشکی از داروهای OPR سالیانه 72/5 میلیارد دلار هزینه برای شرکتهای بیمه درمانی ایجاد میکند.[7]
ادامه مطلب ...چربیهای مفید برای دیابتی ها
چربی یکی از درشت مغذیهایی است که در برنامه غذایی روزانه ما باید حتما گنجانده شود. توصیه متخصصین تغذیه بر آنست که 25-30 در صد انرژی دریافتی ما باید از مواد چرب باشد. ولی همانطور که در قسمت قبل اشاره شد برای کاهش خطر ابتلا به بیماری قلبی بویژه در بیماران دیابتی سعی کنید که چربی ناسالم کمتری (چربی اشباع و ترانس) را مصرف نموده و به موازات آن با مصرف چربی های سالم( چربی های تک غیر اشباع و چند غیر اشباع و امگا3) از قلبتان محافظت نمایید. البته این نکته غیر قابل انکار است که تمام چربی ها پرکالری هستند، لذا بسیار مهم است که مراقب میزان چربی دریافتی خود باشید. به موازات اینکه شما منابع چربی اشباع و ترانس را از رژیم غذایی تان حذف می کنید به جای آنها چربی های سالم را جایگزین خواهید نمود. برای مثال به جای مصرف یک میان وعده پر چرب در بعد از ظهر می توانید 8-10 عدد بادام میل کنید. با این روش کالری یکسانی دریافت می کنید ولی این تغییر برای سلامت قلبتان قطعا مفید است.
چربی های سالم:چربی های سالمی که برای سلامت شما مفید هستند و می بایست مصرف آنها را در رژیم غذایی روزانه تان بگنجانید شامل موارد ذیل می باشند:
1- چربی تک زنجیره ای غیر اشباع:
چربی های تک زنجیره ای غیر اشباع را به عنوان چربی های خوب و یا سالم می شناسند چرا که می توانند سطوح کلسترول بد شما (LDL) را کاهش دهند. منابع چربی تک زنجیره ای غیر اشباع عبارتند از:
- روغن کانولا
- مغزهایی نظیر: بادام ، بادام هندی ، گردو و بادام زمینی
- روغن زیتون و زیتون
- کره بادام زمینی و روغن بادام زمینی
- کنجد
متخصصین تغذیه توصیه می کنند که مصرف چربی تک زنجیره ای غیر اشباع بیشتری را نسبت به چربی اشباع یا ترانس در رژیم غذایی خود بگنجانید. برای آنکه رژیم غذایی شما حاوی چربی تک غیر اشباع بیشتری گردد سعی کنید روغن هایی مانند روغن کانولا و یا زیتون را جایگزین مارگارین و یا روغن های شیرنی پزی کنید. برخی مغزها مانند بذرهای کنجد را بر روی سالاد یک راه ساده برای مصرف چربی تک زنجیره ای غیر اشباع بیشتری است.
البته از طرف دیگر باید توجه داشته باشید که مغزها و روغن ها به مانند بقیه چربی ها حاوی کالری زیادی هستند. اگر در تلاش برای کاهش و یا حفظ وزنتان هستید بایستی که مقادیر کمتری از این غذاها را مصرف نمایید. برای مثال 6عدد بادام، 2 عدد گردو میزان کالری ای مشابه با 1 قاشق چای خوری روغن و یا کره را دارد. بر همین اساس برای آن که وزنتان کنترل شود با متخصص تغذیه خود مشاوره نمایید تا بدون افزایش یافتن کالری دریافتی تان چربی های سالم را به رژیم غذایی تان بیفزایید.
2 - چربی چند زنجیره ای غیر اشباع:
چربی های چند زنجیره ای غیر اشباع نیز چربی های سالمی هستند. ماتخسسین رشته های مختلف پزشکی بر آنست که این چربی ها را نیز به مانند چربی های تک زنجیره ای غیر اشباع در رژیم غذایی خود بگنجانید .
منابع مرسوم چربی های چند زنجیره ای غیر اشباع عبارتند از:
- روغن ذرت
- روغن بذرکتان
- روغن سویا
- روغن آفتابگردان
- گردو
- خم کدو تنبل یا آفتابگردان
- مارگارین نرم
3 - اسیدهای چرب امگا3
حتما شما هم زیاد از امگا 3 شنیده اید. باید بدانید که اسیدهای چرب امگا3 به پیشگیری از انسداد عروق کمک می کند . برخی از ماهی ها غنی از اسیدهای چرب امگا3 هستند. متخصصین تغذیه توصیه به مصرف ماهی غیر سرخ شده برای 2-3 بار در هفته دارد.
منابع امگا3 عبارتند از:
- کنسرو ماهی
- شاه ماهی
- قزل آلا
- ساردین
- سالمون
- برخی از منابع گیاهی اسیدهای چرب امگا3 عبارتند از:
- توفو و دیگر محصولات سویا
- گردو
- بذرکتان و روغن بذر کتان
یک نکته مهم : توجه داشته باشید که از آنجا که برخی از ماهی های حاوی محتوای جیوه بالایی هستند توصیه می شود زنانی که احنمال بادار شدن دارند و یا باردار هستند و یا زنان شیرده و کودکان کم سن و سال می بایست انواع ماهی هایی که محتوای جیوه کمتری دارند را مصرف نمایند و نباید بیشتر از 360 گرم در هفته ماهی و صدف و دیگر غذاهای دریایی را مصرف نمایند.
26 روبان رنگی هشداردهنده بیماریها
روبانهای رنگی بیماری ها را تحت عنوان روبان های هشداردهنده یا یادآوریکننده می نامند، زیرا ما با دیدن آنها یاد یک بیماری خاص می افتیم. رایجترین کاربرد این روبانهای رنگی «آگاهی دادن درباره سلامت» است.

روبان های رنگی در واقع سمبل نگرانی های بشر یا آگاهی دهنده و یادآوری کننده موضوع یا بیماری خاصی هستند. این بیماری ها اغلب به عنوان بیماری های مهم و تاثیرگذار بر جمعیت های انسانی در نظر گرفته می شوند.
بیشترین استفاده از روبان های رنگی برای آگاهی دادن در زمینه بیماری ها و سلامت عمومی است.
شناخته شده ترین این روبان ها به رنگ های مشکی و قرمز می باشند که ممکن است بارها آن ها را در مناسبت ها و شرایط مختلف دیده باشید. روبان مشکی علامت سوگواری است و روبان قرمز، نشانه بیماری ایدز می باشد.
هر کدام از روبان ها به رنگ های مختلف مطرح کننده یک یا چند بیماری می باشند و برخی هم ممکن است شرایط متعددی را مطرح نمایند.
برخی از مهم ترین این رنگ ها به شرح زیر است:

1- روبان سفید شفاف مرواریدی:
نشانه سرطان ریه
2- روبان سفید:
نشانه اگزوستوز متعدد ارثی
اتحاد روبان سفید برای مادران ایمن: برای اطمینان از بارداری و زایمان ایمن برای همه زنان و نوزادان متولد شده در هر کشور در سراسر جهان
روبان سفید به منظور بالا بردن سطح آگاهی در مورد بیماری های نقص ایمنی شدید ترکیبی (SCID) استفاده می شود.

3- روبان با نمای شبیه گورخر:
بیماری های نادر (در اثر عوامل ژنتیکی و غیر ژنتیکی)
تومورهای سرطانی و عصبی-غددی
بیماری اهلرز دانلوس

4- روبان زرد:
سرطان استخوان، پیشگیری از خودکشی، اندومتریوز

5- روبان شبیه پازل:
اوتیسم

6- روبان با نمای ابر:
فتق مادرزادی دیافراگم

7- روبان آبی:
میلیت عرضی
کودک آزاری
توبروز اسکلروز
سندرم استیونس جانسون
سرطان روده بزرگ
سندرم خستگی مزمن
ترک اعتیاد
بیماری استخوان شکننده

8- روبان نیلی:
آلودگی با استافیلوکوک اورئوس (نوعی باکتری بیماری زا) مقاوم به آنتی بیوتیک

9- روبان آبی روشن:
سرطان پروستات
انتقال خون بین دوقلوها (نوعی مشکل خطرناک در بارداری های دوقلو)

10- روبان سبز یشمی:
هپاتیت ب
سرطان کبد

11- روبان بنفش:
انواع سرطان به طور عمومی
کرون و کولیت
مسمومیت با مواد مخدر
سارکوئیدوز
لوپوس
سندرم شوگرن
سکته مغزی
فیبروز کیستی (Cystic Fibrosis)
بیماری آلزایمر
سرطان پانکراس

12- روبان با رنگ اسطوخودوس:
صرع

13- روبان بنفش روشن:
اختلالات خوردن (بی اشتهایی و پرخوری عصبی)
سرطان معده
سرطان مری
پرفشاری خون ریوی

14- روبان صورتی و آبی:
سرطان سینه در مردان
سرطان التهابی سینه
ناباروری

15- روبان نارنجی :
لوسمی
مولتیپل اسکلروزیس (MS) یا ام اس
سوء تغذیه
اختلال بیش فعالی با کمبود توجه

16- روبان قرمز:
ایدز
سوء استفاده مواد
واسکولیت
بیماری قلبی

17- روبان خاکستری:
اختلال شخصیت مرزی
دیابت
سرطان مغز
آسم

18- روبان سیاه :
عزاداری
ملانوم

19- روبان صورتی
سرطان سینه

20- روبان سبز
آسیب پس از ضربه مغزی
فلج مغزی
بیماری سلیاک
بیماری لایم
پیوند عضو
سرطان کلیه
حفاظت از محیط زیست

21- روبان آبی تیره
سندرم تخمدان پلی کیستیک
بیماری کیست کلیه
سرطان تخمدان
میاستنی گراویس
اختلال اضطراب
اختلال استرس پس از حادثه (PTSD)

22- روبان بنفش:
لنفوم هوچکین

23- روبان طلایی:
سرطان های دوران کودکی

24- روبان قرمز و طلایی:
کمبود پلاکت وابسته به ایمنی در نوزادان

25- روبان بنفش و قرمز:
میگرن مزمن

26- روبان قرمز تیره و عاجی:
سرطان های سر و گردن
بیماری آنژین با درد قفسهسینه
3 پرسش شایع درباره حمله قلبی

* پرسش اول:
آیا بلافاصله بعد از شروع حمله قلبی، بهتر است یک نفر شانه های بیمار را ماساژ بدهد؟
به هیچ وجه. ماساژ دادن در بیشتر مواقع درد قلبی را بدتر و شرایط را وخیم تر می کند. بهترین توصیه به بیمارانی که دچار حمله قلبی شده اند این است که بلافاصله دست از کار بکشند و آرام بنشینند. استراحت، اولین قدمی است که باید برای تسکین درد قلبی برداشت.
قدم بعدی، این است که از قرص زیر زبانی(نیتروگلیسیرین) استفاده کنند.
اگر پس از 5 دقیقه، درد تسکین پیدا نکرد، مجددا باید یک قرص زیرزبانی گذاشت. این کار را تا 3 بار می شود تکرار کرد اما اگر پس از به کار بردن 3 قرص زیرزبانی در فواصل مناسب، باز هم درد از بین نرفت، باید بلافاصله با اورژانس تماس گرفت یا به یکی از مراکز اورژانس مراجعه کرد.
* پرسش دوم:
آیا حمله قلبی گاهی فقط یکی دو ثانیه طول می کشد؛ به طوری که قلب مان ناگهان تیر می کشد و بلافاصله درد تمام می شود؟
خیر؛ دردهایی که فقط یکی دو ثانیه طول می کشند و به قول خود بیمار: "قلبم فقط یک لحظه تیر می کشد و بلافاصله درد تمام می شود" معمولا قلبی نیستند.
درد ناشی از حمله قلبی معمولا چند دقیقه طول می کشد. این حمله معمولا با احساس سنگینی در قفسه سینه، درد و فشار در این ناحیه و گه گاه با احساس سوزش در قفسه سینه همراه است.
البته علایم دیگری هم هستند که تشخیص حمله قلبی را در ذهن پزشک تایید می کنند: تنگی نفس، حالت تهوع، احساس سرگیجه و عرق سرد.
حمله قلبی معمولا به دنبال یک فعالیت سنگین یا یک استرس شدید اتفاق می افتد و در اغلب موارد، پس از چند دقیقه استراحت و استفاده از قرص زیرزبانی نیتروگلیسیرین از بین می رود.
* پرسش سوم:
آیا از حمله قلبی حداکثر 2 بار می شود جان سالم به در برد و سکته قلبی سوم مساوی است با مرگ؟
این باور عامیانه، ریشه علمی ندارد. ریشه حمله قلبی این است که رسوبات چربی یا لخته های خونی، جلوی خون رسانی به قلب را می گیرند و اجازه نمی دهند غذا و اکسیژن کافی به عضله قلب برسد و این، منجر به بروز درد قلبی می شود.
اگر چنین دردی یک حد و مرز قابل پیش بینی داشته باشد، به آن می گویند آنژین پایدار. به بیان دیگر، آنژین پایدار به این معنا است که شما خودتان بدانید که وقتی میزان فعالیت روزانه تان از یک حد مشخصی بیشتر بشود، به درد قفسه سینه مبتلا می شوید و این درد ممکن است بارها و بارها تکرار شود.
اما وقتی که دردتان غیرقابل پیش بینی بشود یا این که در حال استراحت نیز به چنین دردی دچار شوید، آن وقت به آن می گویند آنژین ناپایدار؛ و شخصی که به آنژین ناپایدار دچار می شود، باید خیلی زود در بخش اورژانس، مورد بررسی پزشکی قرار بگیرد. بررسی وضعیت قلبی بیمار نیز اغلب با آنژیوگرافی و مطالعه میزان گرفتگی عروق کرونری صورت می گیرد، نه با تعداد حملات قلبی.
بیماری آنژین با درد قفسهسینه
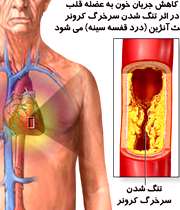
اگر شما دارای درد قفسه سینهی بدون دلیل هستید، فورا به پزشک مراجعه کنید.
علائم
درد قفسه سینه
درد بازو، گردن، فک، شانه و یا پشت
تهوع
خستگی
تنگی تفس
عصبانیت
تعریق
سرگیجه
ممکن است درد قفسه سینه با فشار، سنگینی، احساس پری و یا درد در مرکز قفسه سینه همراه باشد.
برخی از بیماران مبتلا به این بیماری، حس می کنند که یک وزنه سنگین بر روی قفسه سینه آنان گذاشته شده است.
شدت، مدت و نوع آنژین بسیار متفاوت است.
آنژین مقاوم شایع ترین نوع آنژین می باشد.
آنژین مقاوم با فعایت بدنی بوجود می آید و با استراحت کردن از بین می رود.
اگر این نوع آنژین، بدتر شد و یا دچار تغییراتی گردید، فورا به پزشک مراجعه کنید.
مشخصات آنژین مقاوم
- هنگامی که قلب به سختی کار می کند، مانند: هنگامی که ورزش می کنید و یا از پله بالا می روید.
- در زمان فعالیت بدنی رخ می دهد.
- معمولا این درد شبیه دردهای قفسه سینه ای است که تا به حال داشته اید.
- مدت زمان کوتاهی طول می کشد، شاید 5 دقیقه یا کمتر.
- اگر استراحت کنید و یا از داروهای آنژین استفاده کنید، به زودی درد از بین می رود.
- احساسی شبیه سوء هاضمه ممکن است داشته باشید.
- درد ممکن است به بازو، پشت و یا سایر مناطق بدن کشیده شود.
- ممکن است به وسیله استرس های روحی و یا عاطفی ایجاد شود.
- حتی در زمان استراحت نیز می تواند رخ دهد.
- ناگهانی می باشد.
- معمولا شدید است و مدت زمان بیشتری نسبت به آنژین مقاوم طول می کشد (بیشتر از 30 دقیقه طول می کشد.)
- با استراحت کردن و مصرف داروی آنژین از بین نمی رود.
- ممکن است علامت یک حمله قلبی باشد.
مشخصات آنژین Prinzmetal
- معمولا موقع استراحت رخ می دهد.
- اغلی اوقات جدی است.
- ممکن است با مصرف داروی آنژین بهبود یابد.
این نوع آنژین بسیار نادر است و بوسیله گرفتگی شریان های قلب ایجاد می شود و باعث کاهش جریان خون می گردد.
علت
آنژین در اثر کاهش جریان خون به عضله قلب ایجاد می شود.
عضله قلب نیاز به اکسیژن برای زنده ماندن دارد. خون، اکسیژن را حمل می کند.
اگر عضله قلب اکسیژن کافی دراختیار نداشته باشد، منجر به بیماریی به نام ایسکمی می گردد.
یکی از شایع ترین علل کاهش جریان خون، بیماری کرونر قلبی می باشد. در این بیماری، سرخرگ های قلب نازک شده، چربی ها ته نشین می شوند و پلاک را بوجود می آورند که باعث سختی و تنگی عروق می شود و به نام بیماری آترواسکلروزیس (تصلب شرایین) خوانده می شوند.
عوامل خطر
سیگار کشیدن
دیابت
افزایش فشار خون
افزایش چربی خون
سابقه خانوادگی ابتلا به بیماری قلبی
سن بالا : مردان بزرگتر از 45 سال و زنان بزرگتر از 55 سال
کمبود فعالیت بدنی
چاقی
استرس
- آسپیرین : از لخته شدن خون جلوگیری می کند.
- نیترات ها: باعث گشادی رگ های خونی می شوند.
- بتا بلوکرها: اثر هورمون افدرین را مسدود می کند و رگ های خون را باز می کند.
- استاتین ها : برای کاهش کلسترول خون مصرف می شوند.
- مسدود کننده های کانال کلسیم : باعث گشادی رگ های خونی می شود.
- رانولازین : به تنهایی و یا با دیگر داروهای آنژین استفاده می شود.
- آنژیوپلاستی
- جراحی بای پس عروق کرونر
ادامه مطلب ...بیماریهای مری؛ آشالازی و مریبارت
بیماریهای مری؛ آشالازی و مریبارت
آشالازی نوعی بیماری مری است که با بسته بودن دریچه پایینی مری مشخص می شود. همچنین برگشت طولانی مدت اسید معده به مری باعث می شود دیواره انتهای مری شبیه بافت معده شود که با آن مری بارت می گویند.
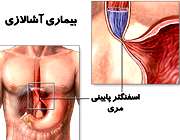
آشالازی (Achalasia)
آشالازی نوعی اختلال حرکتی مری است که با انقباض (بسته بودن) اسفنگتر تحتانی مری مشخص میگردد. این اسفنگتر یا دریچه، بین مری و معده قرار دارد (تصویر مقابل).
در این بیماری، اسفنگتر پایینی مری به طور متناسب با بلع غذا شل نمیشود، لذا غذا نمی تواند از مری وارد معده شود. همزمان با این مشکل، مری متسع (گشاد) می شود.
آزردگى ناشى از غذاى باقىمانده ممکن است باعث بروز زخمهاى کوچک در دیواره مری شود، ولى خونریزى ناشى از زخم گوارشی واقعى در آشالازى نادر است.
علت این اختلال، تحلیل اعصاب مری است.
دیسفاژى (بلع سخت غذا) مهمترین علامت این بیماری است، ولى با وجود انسداد عملکردى مری، کاهش وزن معمولاً شدید نیست.
درد شایع نیست، حتى اگر مخاط مرى به دلیل احتباس و تجزیه مواد غذایى دچار زخمهاى سطحى شود.
نوع شدید آشالازى با درد قفسه سینه و گرفتگی عضلات مرى مشخص مىشود.
با پیشرفت بیماری، مرى هرچه بیشتر گشاد مىشود و پیچ مىخورد. ولى پایینترین قسمت مرى حتى در مراحل انتهایى بیماری، تنگى خود را حفظ مىکند.
تشخیص بیماری با مانومتری مری مقدور می باشد.
درمان با گشادکردن مرى با فشار و یا قطع فیبرهاى عضلانى اسفنکتر تحتانى مرى امکانپذیر خواهد بود.
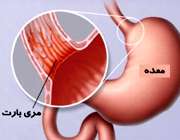
مری بارت (Barrett's esophagus)
این بیماری در افرادی که دچار ریفلاکس یا ترش کردن غذا هستند، دیده می شود. در بیماری ریفلاکس، اسید معده به مری بر می گردد و فرد اصطلاحا غذا را ترش می کند.
برگشت طولانی مدت اسید معده به مری باعث می شود دیواره انتهای مری شبیه بافت معده شود؛ یعنی بعد از چند سال که مری به طور دایم با اسید معده در تماس باشد، به تدریج تغییراتی در مری ایجاد می شود که دیواره آن را شبیه معده می سازد. این وضعیت را اصطلاحاً مری بارت می نامند، زیرا اولین بار، پزشکی به نام بارت (Barrett) آن را کشف نمود.
در حال حاضر هیچگونه درمان موثر و تایید شده ای برای معالجه مری بارت وجود ندارد، با این حال در آینده ممکن است لیزردرمانی از طریق یک آندوسکوپ، نقش مهمی در درمان این بیماران داشته باشد.
مری بارت ممکن است بعد از چند سال به سرطان مری تبدیل شود، بنابراین اگر مشکل شما شدید می باشد و شما جوان هستید، باید هر سال یکبار آندوسکوپی انجام دهید تا به محض تغییر مری بارت به سرطان مری، اقدام به درمان آن نمایید.
در صورت مشاهده تغییرات سرطانی، برای جلوگیری از پیشرفت سرطان، باید اقدام به عمل جراحی و برداشتن مری نمود که عمل خیلی سنگینی می باشد.
بر اساس این که چه مقداری از مری باید با عمل جراحی برداشته شود، ممکن است لازم شود که معده به سمت بالا کشیده شود و یا اینکه به جای مری، یک قسمت از روده بزرگ قرار داده شود.
خود مری بارت باعث بروز علایمی نمی شود، اما اگر تشخیص داده شود که شما دچار مری بارت هستید، درمان طولانی مدت با داروهای مهارکننده پمپ پروتون (مثل اومپرازول) برای علایم شدید ریفلاکس ممکن است لازم باشد.
ادامه مطلب ...آنفلوآنزای مرغی چیست؟
ویروس قاتل

ویروس های آنفلوآنزا همیشه باعث آزار و ناخوشی ما بوده اند و همه ما تجربه ناراحت کننده تب و لرز، بدن درد و سرفه ناشی از آنها در فصول سرد را داشته ایم، اما دردسرهای ناشی از این ویروس ها تنها به بیماری معمول آنفلوآنزا ختم نمی شود؛ هر چند سال یک بار آنها چهره ای مرگبار به خود می گیرند و مشکلی جهانی را باعث می شوند. میزبان ویروس های آنفلوآنزا در اصل، پرندگان آبی بوده اند و تنها بعدها بوده است که با بدن انسان ها تطبیق یافته اند و انواع ویروس های آنفلوآنزای انسانی به وجود آمده است. ویروس های آنفلوآنزا هر سال دستخوش تغییراتی جزیی به علت جهش های ژنتیکی می شوند و برای همین است که ما علیرغم آنکه سال قبل به آنها مبتلا شده ایم- یا واکسن آنفلوآنزا را تزریق کرده ایم- و بدنمان نسبت به آن نوع ویروس ها مصون شده، سال بعد دوباره در معرض بیماری قرار می گیریم؛ دستگاه دفاعی ما ویروس های جدیداً به وجود آمده را نمی شناسد. واکسیناسیون ضد آنفلوآنزا نیز به همین دلیل هر سال باید با واکسن هایی که بر ضد این ویروس های جدید ساخته شده اند تکرار شود. اما به جز این، هر 25 تا 30 سال یک بار، ویروس های آنفلوآنزا دچار تغییراتی عمده می شوند؛ به این ترتیب که معمولاً انواع ویروس های آنفلوآنزای پرندگان و ویروس های آنفلوآنزای انسانی هنگامی که در بدن یک میزبان مشترک- مثلاً خوک که به هر دو ویروس حساس است- قرار دارند، ژن های خود را با هم مبادله می کنند و در نتیجه ویروس جدیدی به وجود می آید که دستگاه ایمنی بدن ما اصلاً با آن آشنایی ندارد و می تواند شدیداً بیماری زا باشد. گاهی نیز ویروس های آنفلوآنزای پرندگان تدریجاً در طول سال ها با بدن انسان تطبیق می یابند. در هر حال تقریباً هر 25 سال یک بار، ویروس جدید به وجود آمده به سرعت در سراسر جهان گسترش می یابد و باعث تلفات بسیار می شود. در قرن بیستم، سه بار این واقعه در سال های 1918 و1957 و1968 رخ داده است و میلیون ها نفر به کام مرگ رفته اند.
از چند سال پیش، واقعه ای مشابه در جریان بوده است. ویروس H5N1 که باعث آنفلوآنزای فوق حاد در طیور می شد و مرگ و میر فراوان در آنها به بار می آورد، توانسته است انسان ها را هم مبتلا کند. از بیش از 180 نفری که از دو سال پیش با این ویروس آلوده شده اند بیش از نیمی از آنها فوت کرده اند. خوشبختانه تا به حال انتقال بیماری، منحصر به افرادی بوده است که تماس نزدیک و مدام با مرغ ها یا سایر ماکیان آلوده داشته اند؛ مثلاً افرادی که در مرغداری ها کار می کرده اند یا سلاخی این پرندگان را انجام داده اند. اما نگرانی دانشمندان این است که این ویروس در ادامه تغییرات ژنتیکی خود، بیشتر با بدن انسان سازگار شود، به طوری که مانند انواع معمول آنفلوآنزای انسانی به راحتی از یک انسان به انسان دیگر منتقل شود؛ پدیده ای که خوشبختانه هنوز رخ نداده است.
ادامه مطلب ...همه چیزدرباره اشکریزش چشم
علل اشک ریزش خودبخودی کودک

اصولا علل اشک ریزش را می توان این طور دستهبندی کرد که:
1) تولید اشک زیادتر از حد طبیعی باشد (وجود ایرادی در غدد اصلی سازنده اشک)
2) اشکال در مسیر خروج اشک باشد که اصطلاحا انسداد مجرا نامیده میشود (دلیل آن اختلالی در کار خروج اشک از چشم و هدایت آن به داخل بینی است.)
یکی از علل مهمی که شیرخواران را به مطب چشم پزشک میآورند، همین اشکریزش است. حدود 10 درصد نوزادانی که متولد میشوند، مبتلا به انسداد مجرای اشکی هستند، یعنی موقع تولد، هنوز مجرای اشکی آنها به داخل بینی باز نشده و این شیرخواران با اشکریزش و گاهی با ترشحات چرکی مواجه میشوند.
تجمع مواد کنار مژهها و گاه چسبیدن مژهها به هم خصوصا هنگام خواب و لزوم دستکاری پلکها در موقع بیدار شدن از مشکلات عمدهای است که موجب نگرانی والدین میشود و معمولا مجبورند پلکها را تمیز کنند تا چشمها از یکدیگر بازگردد.
به طور کلی انسداد مادرزادی مجرای اشکی در بچهها به سه صورت دیده میشود:
- اولین حالت، اشک ریزش مداوم بدون همراه بودن ترشحات چرکی است.
- دوم، اشکریزش مداوم همراه با ترشحات چرکی به خصوص هنگام ماساژ کیسه اشکی است که این بیانگر انسداد کامل مجرای اشکی میباشد (این فرم شایعی است).
- سوم، اشکریزش متناوب به خصوص هنگام سرماخوردگی است که بیانگر مشکلات بینی می باشد که هنگام سرماخوردگی شدت یافته و به طور موقت مجرای اشکی را میبندد.
هریک از سه حالت فوق باید توسط والدین مورد پیگیری قرار گیرد و بچه توسط چشمپزشک معاینه شود.
معمولا این بچهها نسبت به نور حساس نیستند، ولی قرنیه، شفاف و کره چشم سالم است و تنها انسداد مجرا مطرح است.

حدود 90 درصد این بچهها تا سن یک سالگی انسدادشان برطرف میشود و والدین نباید نگران باشند. تنها لازم است معاینه شوند و دستور ماساژ صحیح و درمان طبی توسط پزشک معالج به والدین داده شود.
هیچ اقدام خاصی برای باز شدن مجرا لازم نیست و نباید در درمان جراحی سونداژ بیمورد عجله شود و باید منتظر بمانیم تا مجرا باز شود. تنها در موارد عفونت حاد کیسه اشکی است که سونداژ را زودتر از موعد توصیه میکنیم.
سونداژ یک عمل کاملا ساده و موفقیتآمیز است که در بیمارستان تحت بیهوشی عمومی انجام میشود.
بهترین زمان انجام سونداژ حوالی یک سالگی است و تاخیر میتواند شانس موفقیت را کم کند، ولی تا پنج سالگی هم به نظر من، بهتر است اولین اقدام سونداژ (به تنهایی) و یا سونداژ همراه با لولهگذاری باشد.
انسداد مجرای اشکی باعث اشکریزش میشود
به انسداد مجرای باریکی که به طور طبیعی باعث تخلیه اشک از سطح چشم به داخل بینی می شود، انسداد مجرای اشکی گفته می شود که به دو صورت اکتسابی و مادرزادی است.
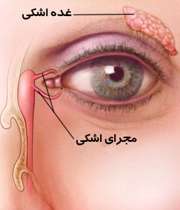
هر چشم یک غده اشکی دارد که در قسمت بالای چشم قرار دارد. غدد اشکی، اشک را تولید می کنند. با هر بار پلک زدن، مقداری از اشک تولیدشده از طریق مجرای اشکی به بینی تخلیه میشود.
به همین دلیل موقع گریه کردن دچار آب ریزش بینی می شویم.
اشک باعث مرطوب نگاه داشته شدن چشم و بیرون راندن گرد و غبار و اجسام خارجی از چشم می شود.
اشکال در ترشح اشک، شایع ترین علت ایجاد خشکی چشم است.
انسداد مجرای اشکی چیست؟
به انسداد مجرای باریکی که به طور طبیعی باعث تخلیه اشک از سطح چشم به داخل بینی می شود، انسداد مجرای اشکی گفته می شود که به دو صورت اکتسابی و مادرزادی است.
نوع اکتسابی آن در اثر یک عفونت رخ می دهد.
انسداد مادرزادی مجرای اشکی معمولا بین سنین 3 تا 12 هفتگی، به شکل اشک ریزش مداوم از یک چشم و در موارد نادری از هر دو چشم بروز پیدا میکند.
علت این انسداد باقی ماندن پرده ای در انتهای مجرای اشکی در سمت بینی است.
آیا بزرگسالان هم دچار تنگی مجرای اشکی می شوند؟
در بزرگسالان اشک ریزش کمتر دیده میشود. تنگی مجرای اشکی همراه با اشک ریزش در بزرگسالان ممکن است ناشی از:
- التهاب مجرای اشکی مثل عفونت مزمن بینی
- ورم ملتحمه چشم شدید یا مزمن
- شکستگی استخوانهای بینی یا صورت نیز میتواند باعث انسداد مکانیکی مجرای اشکی شود.
- انسداد طولانی مدت مجرای اشکی معمولا منجر به عفونت کیسه اشکی میشود.
علائم انسداد مادرزادی مجرای اشکی
در یک ماه اول بعد از تولد، ریزش اشک در زمان گریه کردن نداریم.
ترشح، التهاب مکرر ملتحمه و التهاب و عفونت کیسه اشکی وجود دارد که در این صورت ناحیه زیر چشم و نزدیک بینی قرمز و ملتهب شده و نسبت به لمس حساس است.
ممکن است این ناحیه متورم شود و ترشح موکوسی در کناره داخلی چشم دیده شود.
علائم نوزاد با گرد و غبار و باد تشدید می شود.
تشخیص انسداد مادرزادی مجرای اشکی
- با فشار ملایم بر روی کیسه اشکی، مایع از منافذ اشکی خارج می شود.
- موادی مانند فلئورسئین در داخل چشم ریخته می شوند و بر اساس زمان ناپدید شدن آنها از چشم و یا زمان حضورشان در داخل حفره حلقی دهانی (که با نور آبی کبالت ارزیابی می شود) می توان در مورد وجود یا عدم وجود انسداد قضاوت کرد (توسط پزشک متخصص).
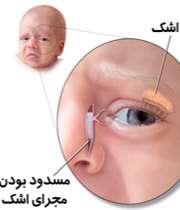
درمان انسداد مادرزادی مجرای اشکی
تا قبل از یک سالگی در 95 درصد کودکان مجرای اشکی باز می شود. درمان های این بیماری شامل روش های غیر جراحی و جراحی است.
درمان غیر جراحی شامل: تحت نظر گرفتن بیمار، ماساژ کیسه اشکی و استفاده از آنتی بیوتیک موضعی است.
برای ماساژ لازم است که دست خود را بشویید و انگشت اشاره خود را روی کناره داخلی (سمت بینی) چشم قرار دهید و به سمت پایین فشار دهید.
از شما خواسته می شود تا از کمپرس گرم استفاده کنید.
در صورت وجود عفونت، استفاده از یک پماد یا قطره آنتی بیوتیک موضعی مفید است. آنتی بیوتیک باعث برطرف شدن انسداد نمی شود.
اگر انسداد مجرای اشکی بعد از چند ماه با درمان های فوق برطرف نشود، یا یک عفونت شدید رخ دهد و یا کودک دچار عفونت های عود کننده شود، لازم است عمل جراحی probing صورت گیرد. این عمل، حدود 10 دقیقه طول می کشد و یک پروب نازک و فلزی از داخل مجرای اشکی بسته عبور داده می شود تا انسداد را برطرف کند.
اگر probing ناموفق باشد و یا تنگی و باریکی مجرا وجود داشته باشد، ممکن است نیاز به اقدامات جراحی گسترده تری مانند کارگذاری لوله سیلیکون باشد. در این روش یک لوله از جنس سیلیکون در داخل مجرای اشکی به مدت شش ماه کار گذاشته می شود که موجب گشادی مجرا می شود و بعد از این مدت، طی یک جراحی کوچک از چشم خارج می گردد.
یک روش جراحی جدیدتر آن است که یک بالون در گوشه چشم و داخل مجرای اشکی کار گذاشته می شود. در ابتدا این بالون توسط یک مایع استریل به مدت 90 ثانیه منبسط می شود و سپس مایع خارج می شود و مجددا بالون به مدت 60 ثانیه منبسط شده و در انتها مایع خارج می شود. میزان موفقیت این روش بین 80 تا 100 درصد گزارش شده است.
هدف اصلی در همه این روش ها، باز کردن یک راه عبور از داخل کیسه اشکی به فضای داخل بینی است.
در مواردی که انسداد مجرای اشکی به درمانهای رایج جواب ندهد، میتوان از آندوسکوپ برای برطرف کردن انسداد کمک گرفت. مزیت اصلی این روش این است که برشی روی صورت داده نخواهد شد و در نتیجه جای عملی نیز وجود نخواهد داشت. میزان عوارض آن نیز کم است.
چاره اشک ریزش در کودکان
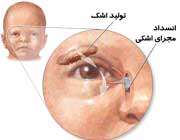
آیا تا به حال نوزادان تازه متولد شده را در حین گریه کردن دیدهاید؟ با اینکه تقلای زیادی در گریه کردن میکنند، ولی چشمان آنها همچنان خشک است و اشکی از آن سرازیر نمیشود. آیا میدانید علت این امر چیست؟
علتش این است که آغاز تولید اشک در کودکان سه هفته پس از تولد اتفاق میافتد. به همین دلیل اغلب کودکان در یک ماه اول پس از تولد، گریه ی بدون اشک دارند.
اشک پس از تولید به وسیله غدد تولیدکننده اشک باید سطح چشم را مرطوب کرده، یک لایه حفاظتی جلوی چشم ایجاد کند و سپس توسط سیستم تخلیه اشکی به داخل بینی تخلیه شود، زیرا چشم از طریق سیستم تخلیه اشکی با بینی در ارتباط است. از طرف دیگر، کارکرد صحیح پمپ تخلیه اشکی وابسته به عملکرد صحیح عضلات پلک، مژهها و در نهایت، قرار گرفتن صحیح بافتهای اطراف چشم در محل طبیعی خودشان است.
اگر هر کدام از این اعضا کار خود را به درستی انجام ندهند، موجب پیدایش مشکلاتی میشود که یکی از آنها اشک ریـزش از چشـم است.
ادامه مطلب ...
آمپول ضدبارداری چه عوارضی دارد؟
جلوگیری از بارداری با روش تزریقی

پس از مدت کوتاهی که قرص های ضد بارداری معمول شدند، روش تزریقی کشف شد که اثرات سودمند آن را می توان با اضافه کردن یک نوع ترکیب شیمیایی، طولانی کرد.
این ترکیبات با تزریق عضلانی به تدریج در جریان خون آزاد می شوند و به این ترتیب تاثیر فعالیت هورمون ها طولانی می شود.
انواع روش های تزریقی عبارتند از:
1- "DMPA" دپوپروورا یا دپومدروکسی پروژسترون استات(از نوع سوسپانسیون میکروکریستالی).
2- "NET-EN" نـوراتـیـنـدرون انـانـتـات(محلول روغنی است)
از سال 1960 و حتی قبل تر، از "DMPA" برای درمان اندومتریوز ، سرطان رحم، تهدید به سقط ، زایمان زودرس و... استفاده می شد.
این روش چگونه عمل می کند؟
ضد حاملگی های تزریقی در صورت مصرف صحیح، در زمره موثرترین روش های پیشگیری از بارداری هستند.
"NET-EN" سریع تر از "DMPA" از جریان خون ناپدید می شود و دفعات تزریق آن بیشتر است و هر دو از طریق مکانیسم های زیر از بارداری جلوگیری می کنند:
* جلوگیری از تخمک گذاری
* افزایش چسبندگی موکوس دهانه رحم و ضخیم شدن آن به شکلی که مانعی برای عبور اسپرم و باکتری ها شود.
* تغییر سرعت حرکت لوله های رحمی
* نامناسب شدن اندومتر(بافت رحم) برای لانه گزینی
این روش برای چه افرادی مناسب است؟
* زوجینی که خانواده خود را کامل کرده اند، اما تمایلی به بستن لوله ها و روش های غیرقابل برگشت ندارند و تمایل دارند که روش موثر و قابل برگشت برای فاصله گذاری بیش از دو سال بین فرزندان داشته باشند.
* در خانم هایی که واکسن سرخجه زده اند و تا چند ماه نباید باردار شوند.
* خانم هایی که شوهر آن ها وازکتومی شده اند و تا منفی شدن اسپرموگرام، باید از روش جلوگیری ثانویه استفاده نمایند.
* برای خانم هایی که در استفاده از روش های دیگر مانند قرص های ضد بارداری(که نیاز به یادآوری روزمره دارد)، ناموفق هستند.
* کسانی که به روش دیگری دسترسی ندارند.
* افرادی که لاغر هستند و مولتی پار(یعنی دارای حاملگی های متعدد) بوده اند.
* اشخاصی که در مکان ثابتی زندگی نمی کنند و همیشه در جابجایی و تغییر مکان هستند مانند عشایر.
روش های تزریقی چه فوایدی نسبت به سایر روش ها دارد؟
- روش های بسیار سالمی هستند.
- بسیار موثرند و میزان شکست آن ها کمتر از یک درصد است.
- عوارض جانبی استروژن، مانند ایجاد لخته خون را ندارند.
- برای زمان شیردهی مناسبند.
- روی روابط جنسی زوجین اثری ندارند.
- برگشت پذیرند.
- برای افرادی که مبتلا به آنمی (کم خونی) فقر آهن و یا دارای گلبول های داسی شکل هستند مناسبند.
- ممکن است باعث بهبود کیست تخمدانی و توده های خوش خیم پستانی شوند.
- اندومتریوز را بهبود می بخشند.
چه نکاتی را هنگام استفاده از این روش باید رعایت کرد؟
- قبل از استفاده از این روش، آزمایش های زیر را انجام دهید:
الف) آزمایش کامل ادرار برای بررسی قند در ادرار
ب) پاپ اسمیر
ج) اندازه گیری هموگلوبین
- بهترین زمان تزریق در پنج روز اول قاعدگی است.
- در صورت مصرف قرص های ضد بارداری خوراکی، بلافاصله پس از قطع قرص، تزریق انجام شود.
- در صورت شیردهی، شش هفته بعد از زایمان تزریق انجام شود و در صورت عدم شیردهی 4-1 هفته، و بهتر است هفته سوم پس از زایمان انجام شود. اگر مراجعه پس از 4 هفته باشد، ابتدا آزمایش برای بارداری داده شود و در صورت منفی بودن جواب آن، تزریق انجام شود.
- مصرف DMPA بلافاصله پس از زایمان ممکن است باعث خونریزی شدید شود و منطقی است که تا شش هفته پس از زایمان مصرف آن به تعویق افتد.
- مقدار مصرف DMPA، 150 میلی گرم هر سه ماه یک بار و NET-EN ، 200 میلی گرم هر دو ماه یک بار است.
DMPA کمی بیشتر از NET-EN برای پیشگیری از بارداری موثر است و طبق شواهد موجود، کمی دردناک تر هم هست.

در آمپول هایی که هر سه ماه یک بار ترزیق می شوند، بیشترین میزان تاخیر در تکرار تزریق، نباید بیشتر از دو هفته شود و در آمپول هایی که هر دو ماه یک بار تزریق می شوند، نیز بیشترین میزان تاخیر نباید از 1 تا 2هفته بیشتر شود، در غیر این صورت احتمال وقوع بارداری زیاد خواهد بود.
عوارض
- شایع ترین عارضه DMPA اختلال در قاعدگی است که ممکن است به صورت لکه بینی یا قطع قاعدگی باشد و بیشتر در سه ماه اول مصرف، شایع می باشد.
- ممکن است باعث بروز عوارضی مانند: افزایش وزن ، سردرد ، احساس درد در پستان ها، تغییرات خلقی ، سرگیجه و... گردد.
توجه:
* این روش هیچ اثر نامطلوبی در مقدار و کیفیت شیر مادر ندارد و حتی گروهی از پژوهش ها، نشان دهنده ی افزایش مقدار شیر با این داروها نیز هستند.
* تا کنون تداخل واضحی بین هورمون های ضد بارداری تزریقی با داروهای دیگر مانند آنتی بیوتیک ها و ریفامپین مشاهده نشده است.
آمپول ضدبارداری چه عوارضی دارد؟
جلوگیری به روش تزریقی چگونه است؟
در این روش از هورمون پروژسترون استفاده می شود.
پروژسترون به عضله فرد تزریق می شود و به تدریج وارد جریان خون می شود.
این هورمون از تخمک گذاری تخمدان ها جلوگیری می کند.
چه کسانی نباید از این روش استفاده کنند؟
- خانم هایی که سابقه ابتلا به پوکی استخوان دارند و یا زمینه آن در نزدیکان درجه یک آنها وجود دارد.
- خانم هایی که سابقه قاعدگی برای مدت شش ماه را دارند.
عوارض روش تزریقی
یکی از دلایلی که سبب می شود زنان به روش تزریقی رو بیاورند این است که استفاده از این روش، تا حدود سه ماه از بارداری جلوگیری می کند و استفاده از آن در میان سایر روش های جلوگیری بسیار آسان می باشد.
عوارض آمپول ضدبارداری مانند قرص ضدبارداری نمی باشد، زیرا در این روش میزان هورمون، بسیار بیشتر از قرص های جلوگیری می باشد.
عوارض این روش عبارتند از:
- عوارض جانبی شایع شامل افزایش وزن و حساسیت پوستی مثل ایجاد لکه های سیاه و جوش می باشد.
- عوارض جانبی کمتر مانند تغییر میل جنسی، تغییر اشتها ،عصبانیت، افسردگی، درد سینه ها، حالت تهوع، ریزش مو یا رشد مو بر روی صورت یا بدن است.
- عوارض خطرناک مانند احساس سردرد یا سرگیجه خفیف و دوره ای که می تواند نشان دهنده مشکلات جدی مربوط به فشار خون یا لخته شدن خون باشد.
- آمنوره (قطع قاعدگی) : تحقیقات نشان می دهد حدود نیمی از زنانی که از روش تزریقی استفاده می کنند،طی سال اول دچار آمنوره می شوند.
- خونریزی طولانی مدت : بیشتر زنانی که از این روش جلوگیری استفاده می کنند، در چهار ماهه اول استفاده خود در طی قاعدگی، خونریزی های طولانی مدتی دارند.
- تاثیر بر روی باروی : حدود دو یا سه ماه بعد از قطع روش تزریقی، بارداری به عقب می افتد.
- ایجاد لخته خون در پاها و ریه
- زردی
- حساسیت (آلرژی)
- ناباروری
- افزایش خطر ابتلا به سرطان پستان