کلینیک جامع آموزش پزشکی
همچنین می توانید کانال ما در تلگرام را دنبال کنید با عنوان: نکات مهم سلامتی t.me/public_healthکلینیک جامع آموزش پزشکی
همچنین می توانید کانال ما در تلگرام را دنبال کنید با عنوان: نکات مهم سلامتی t.me/public_health«اماس»
بعد باید به مطب یکی از پزشکان متخصص مغز و اعصاب مراجعه کرد. اول معاینه تخصصی عصبها و واکنشهاست و سپس نسخهای که پزشک به دست بیمار میدهد تا به سراغ آزمایشگاه و تست «امآرآی» یا همان «پرتونگاری مغناطیسی» برود.اگر در نتیجه «امآرآی» آسیب و ضایعهای در سیستم مرکزی عصبهای تن یعنی مغز، نخاع و اعصاب چشم مشاهده شود، پزشک میتواند با در کنار هم قرار دادن نتیجه امآرآی، معاینه بالینی و دردهای بیمار به نتیجه برسد که آیا او هم یکی از افرادی است که به بیماری «فلج چندگانه» (Multiple Sclerosis) که بیشتر با نام اختصاری «اماس» (MS) شناخته میشود، مبتلا شده است یا نه.
«اماس» چیست؟
«فلج چندگانه» یا همان «اماس» نوعی از بیماریهای التهابی و خودایمنی است. در این بیماری غلافهای میلین سلولهای عصبی تن در مغز و ستون فقرات آسیب میبینند.غلاف های میلین نقش محافظت از سلولهای عصبی تن را دارند. در بیماری «اماس» این غلافها آسیب میبینند. سلولهای سالم بدن یکدیگر را به اشتباه به عنوان عامل بیرونی تشخیص میدهند و از این رو به هم حمله میکنند.غلاف محافظتی میلین در اثر این حملهها آسیب میبیند، گاهی به طور کامل از بین میرود و آسیب به سلول عصب هم وارد میآید. بیماری «اماس» سیستم ایمنی بدن را نشانه میرود و تخریب میکند.آسیبها گاه به طور موقت منجر به ناتوانی حرکتی یا حسی میشوند. در بیشتر موارد هم در طول سالها آسیب تا آنجا پیش می رود که ناتوانی حرکتی یا حسی در برخی نقاط بدن دایمی میشود.
انواع بیماری «اماس»
بیماری «اماس» را به چهار نوع تقسیم میکنند:
نوع «عودکننده- فروکشکننده» که شایعترین نوع این بیماری است. بیشتر مبتلایان به اماس به خصوص در سالهای اول ابتلای خود به این بیماری این نوع را تجربه میکنند. در این نوع بیماری گاهی عود میکند و تمام نشانههای آغازین بیماری دوباره برمیگردد یا نشانهها و علائم تازهای هم شروع میشود.
بعد از هر دوره طولانی عود، دوران آرامش نسبی است بدین معنا که برای مدت نسبتا طولانی بیماری عود نمیکند و مشکلات ناشی از بیماری چندان آسیبی به بیمار نمیزند. معمولا افرادی که این نوع از بیماری را تجربه میکنند در هر سال یک یا دوبار عود بیماری را تجربه میکنند. 85درصد مبتلایان به اماس در ابتدا با این نوع از بیماری مواجهند.در نوع «پیشرونده ثانویه» بیماری و آسیبهای ناشی از آن بعد از هر دوره عود بدتر میشود و هر حمله، درد و ناتوانی حرکتی بیشتری را به همراه دارد. خیلی وقتها هم بیمار بدون حملات شدید، رفتهرفته ضعیفتر میشود. این نوع بیماری را ادامه نوع اول میدانند. به طور میانگین نوع عودکننده پیشرونده معمولا بین 15 تا 20 سال بعد از شروع بیماری سر میرسد.در اماس «پیشرونده اولیه» بیمار با دورههای عود و حملات شدید مواجه نیست، اما به تدریج ضعیف و ناتوانتر میشود.اماس «پیشرونده- عودکننده» نوع بسیار نادری از بیماری است که با یک دوره طولانی حملات شدید و مخرب شروع میشود و بیماری در مسیری مداوم پیشرفت کرده و هر عود، آسیب چشمگیری به سیستم ایمنی و سیستم مرکزی عصب وارد میکند.
«اماس»، از ابتدا تا امروز
مثل بسیاری از بیماریهای دیگر، «اماس» هم از سالها قبل از اینکه نامی داشته باشد وجود داشته است. با این حال از دکتر ژان مارتین شارکو، پزشک فرانسوی، به عنوان کسی که بیماری را شناخت و برای آن نامی انتخاب کرد، نام میبرند.دکتر شارکو در سال 1868 بیماری داشت که هیچیک از درمانهای محدود مغز و اعصاب آن دوران روی او کارساز نبود. وقتی این بیمار جان خود را از دست داد، این پزشک مغز او را بیرون آورد و روی آن مطالعه کرد و برای این بیماری نام «فلج چندگانه» را برگزید.در سال 1916 یک پزشک اهل اسکاتلند توانست با مطالعه سلولها زیر میکروسکوپ ضایعه و التهاب نخاعی بیماری را تشریح کند.در سال 1930 برای اولین بار گروهی از پزشکان این نظریه را مطرح کردند که ایمنی بدن در این بیماری علیه خود عمل میکند. این نظریه در ابتدا جدی گرفته نشد، اما حالا ثابت شده است.در سال 1947 نتیجه یک تحقیق بزرگ دانشگاهی در آمریکا این بود که در آب نخاع مبتلایان به بیماری اماس نوع نادری از پروتئین وجود دارد. این یافته به پزشکان کمک کرد تا با گرفتن آب نخاع از افرادی که نشانههایی از بیماری را تجربه میکنند، بیماری را تشخیص دهند.
دلیل «اماس» چیست؟
با این که تحقیقات متعددی درباره دلایل ابتلا به بیماری اماس انجام میشود، اما هنوز بعد از سالها تحقیق معلوم نیست که علت این بیماری چیست و چرا بعضی افراد به آن مبتلا میشوند.با این حال پزشکان و دانشمندان نظریههایی در این مورد دارند. برخی میگویند مجموعهای از عوامل محیطی مثل عفونتهای ناشی از باکتریها در کنار عوامل ژنتیکی میتواند منجر به بیماری شود.طبق تحقیقاتی که تاکنون صورت گرفته، با اینکه این بیماری «ارثی» محسوب نمیشود، اما احتمال بیشتری وجود دارد که افرادی به این بیماری دچار شوند که در خانواده خود یک نفر مبتلا به «اماس» داشتهاند.
چه کسانی به بیماری «اماس» مبتلا میشوند؟هر فردی از هر جنسیت و نژاد و در هر سنی ممکن است به ام اس مبتلا شود. با این حال تحقیقات متعددی ثابت کرده که بیماری در میان برخی گروهها رایجتر است.
زنان بیشتر از مردان به این بیماری مبتلا میشوند. تقریبا دو سوم مبتلایان به بیماری اماس در سراسر جهان زن هستند. با این حال بیماری در مردان سریعتر پیشرفت میکند. هنوز مشخص نیست دلیل این پیشرفت سریعتر چیست.تحقیقات ثابت کرده که میزان دوری و نزدیکی به خط استوا در شکلگیری بیماری مهم است. هر چقدر محل زندگی افراد به خط استوا نزدیکتر باشد، امکان ابتلای آنها به بیماری کاهش مییابد. به همین دلیل است که برای مثال در ژاپن یا مالزی کمترین میزان شیوع این بیماری گزارش شده است.
پژوهشگران با استناد به همین تحقیقات نتیجه گرفتهاند که آفتاب نقش مهمی در شکلگیری این بیماری دارد و کمبود ویتامین در بدن میتواند یکی از دلایلی باشد که به شکلگیری بیماری منجر میشود.بیشتر مبتلایان در سنین بین 20 تا 40 سالگی به اماس مبتلا میشوند. هر چند ممکن است افرادی هم قبل یا بعد از این سنین به بیماری مبتلا شوند.ابتلا به ام اس در میان سفیدپوستها بیشتر به چشم میخورد. برای مثال مردمان آمریکای لاتین کمتر به این بیماری مبتلا میشوند. میزان ابتلا به اماس در نژاد ریشه گرفته از شمال اروپا و اروپای مرکزی بسیار بالاست.تحقیقات همچنین نشان داده که این بیماری در میان سیاهپوستها هم با سرعت بیشتری پیشرفت میکند. همچنین احتمال ابتلا در افرادی که بعد از 15سالگی از سرزمینهای گرم به سرزمینهای شمالی و سرد مهاجرت میکنند، بیشتر است.
راههای درمان:
هیچ درمان قطعی برای این بیماری وجود ندارد. هنوز حتی معلوم نیست که علت این بیماری چیست و بنابراین دارویی که موجب درمان بیماری شود، شناخته نشده است.اما داروهایی برای کاهش سرعت و روند بیماری وجود دارد. آمپولهای «اینترفرون» و پادتنهای «مونوکولونال» برخی از داروهایی است که به شکل آمپول یا قرص برای بیماران تجویز میشود.طبق آخرین آمار جهانی، دو و نیم میلیون نفر در سراسر جهان به «اماس» مبتلایند. با این که برخی محققان میگویند ابتلا به اماس در سالهای اخیر بیشتر شده، محققان دیگر این نظریه را تأیید نمیکنند. آنها میگویند که این امکان تشخیص بیماری بهویژه با استفاده از «امآرآی» و تحلیل مایع آب نخاع است که بیشتر شده و در نتیجه بیماری بهتر تشخیص داده میشود.
به گفته مدیرعامل انجمن ام اس، در ایران 70هزار نفر به این بیماری مبتلایند و موارد ابتلا در شهر اصفهان از سایر نقاط کشور بیشتر است. اصفهان به «پایتخت اماس خاورمیانه» معروف است و معلوم نیست به چه دلیلی میزان ابتلا به بیماری در این شهر بسیار بالاست.سید محسن وزیری در جشنواره فرهنگی هنری هفته اماس افزود: هزینه دارویی این بیماران از 48هزار تا 900 هزار تومان است و البته داروهای تک نیز هست که قیمت بالاتری دارد.
ترمیم عصبهای تخریب شده با یک آلیاژ جدید
در آستانه روز جهانی اماس (28 ماه مه) خبر خوشی برای مبتلایان به این بیماری از نتیجه یک تحقیق به دست آمد و برای اولین بار گروهی از دانشمندان متخصص در این رشته اعلام کردند که مایعی از چند فلز مذاب ساختند که میتواند سلولهای آسیبدیده عصبهای تن را ترمیم کند. اگر این ماده روی بدن افراد مبتلا به بیماریهای سیستم عصبهای مرکزی تن جواب دهد، تحولی بزرگ در نورولوژی رخ خواهد داد.در بسیاری از بیماریهای سیستم اعصاب مرکزی تن از جمله بیماری «اماس»، فیبر محافظتی سلولها در اثر بیماری آسیب میبیند و وقتی این فیبر محافظتی کاملا تخریب شود، بیمار با ناتوانی حرکتی مواجه خواهد شد و پیغامهای مغز به عصبهای ماهیچههای تن نخواهد رسید.اخیرا «نیوزویک» گزارش داده که گروهی از متخصصان نورولوژی در دانشگاه پکن میگویند ترکیبی از گالیوم، ایندیوم و سلنیوم ساختند که میتواند مانند پل موقتی بین مغز و عصبهای تن عمل کند و عصب تخریب شده را دوباره احیا و ترمیم کند.
در سالهای گذشته تلاشهای بسیاری برای ترمیم سلولهای تخریب شده، صورت گرفته است که عمل پیوند سلولهای بنیادین تاکنون مهمترین دستاورد در این حوزه محسوب میشود.اما پیوند سلولهای بنیادین عملا چندان پاسخگو نیست زیرا شرایط بسیاری باید محقق شود تا پیوند سلولهای بنیادین روی تن بیمار جواب دهد و در بسیاری از موارد عمل پاسخگو نیست.در اغلب موارد نیز سالها زمان لازم است تا پیوند سلول بنیادین جواب دهد و در این دوره طولانی بیماری و ناتوانی جسمی بیمار به احتمال بسیار وخیمتر میشود.محققان پیشتر، این فرضیه را مطرح میکردند که اگر در طول دوره بهبود بعد از حمله شدید در بیماریهای اعصاب تن، مغز همچنان بتواند پیغام خود را به عصب ماهیچه برساند، هم روند درمان سریعتر خواهد شد و هم عصب آسیبدیده امکان ترمیم بیشتری خواهد داشت اما تا الان چارهای برای آن پیدا نکرده بودند.گروه تحقیق دانشگاه پکن به سرپرستی پرفسور جینگلیو، میگوید تزریق این ماده ترکیبی جدید این امکان را میدهد که در دوره درمان ارتباط بین مغز و عصبهای ماهیچه حفظ شود و در نتیجه عصب تخریب شده سریعتر امکان ترمیم پیدا کند.به گفته وی آزمایش این مایع از فلزهای مذاب بر روی ماهیچههای ران حیوانات آزمایشگاه موفقیتآمیز بوده و عملا به شکل یک پل موقتی بیمشکل بین مغز و عصب عمل کرده است.
اگر این عمل موفقیتآمیز شود، این امکان برای بسیاری از مبتلایان به بیماری «اماس» و دست کم 20 بیماری دیگر در حوزه نورولوژی فراهم میشود که بتوان عصبهای آسیبدیده را ترمیم و ناتوانیهای حرکتی را به حداقل رساند یا کاملا برطرف کرد.براساس آمارهای «نیوزویک» تنها در آمریکا 20میلیون نفر در اثر ابتلا به انواع بیماریهای نورولوژی با ناتوانی جسمی مواجهاند.
توصیه هایى براى مقابله با تب کودکان
توصیه هایى براى مقابله با تب کودکان
احتمالا هر پدر و مادرى، سناریوى زیر را تا کنون تجربه کرده است: شما نیمه شب از خواب بیدار و متوجه مى شوید که فرزندتان در حالى که عرق کرده، سرخ شده و دماى بدنش بالا رفته، کنار تخت شما ایستاده است. بلافاصله دچار تردید مى شوید که آیا کودک شما تب دارد؟ مطمئن نیستید که چه اقداماتى باید انجام دهید. آیا باید درجه بگذارید یا با پزشکش تماس بگیرید؟ حتى اگر فرزند شما تب داشته باشد، زیاد موضوع حادى نیست، زیرا تب به تنهایى مشکلى ایجاد نمى کند و آسیبى به بدن نمى رساند بلکه چیز خوبى است، زیرا بدین معنا است که بدن در حال مبارزه با عفونت هاست.
بنابراین همه تب ها احتیاج به درمان ندارند. اما تب شدید و خیلى بالا مى تواند باعث بروز مشکلات شدیدى در کودک شما شود، مثل خشک شدن آب بدنش.
اما مراحلى وجود دارد که شما براى تحمل پذیر شدن این حالت براى کودکتان مى توانید انجام دهید. در اینجا ما به شما مى گوییم: چه موقع باید با پزشک مشورت کنید؟ چگونه درجه تب را اندازه گیرى و درمان کنید.
تب چیست؟
تب زمانى اتفاق مى افتد که قسمت تعدیل گرماى درونى بدن، دماى بدن را از حد طبیعى بالاتر ببرد. این بخش در قسمتى از مغز که "هیپوتالاموس" نام دارد، است.
هیپوتالاموس مى داند که بدن شما چه دمایى باید داشته باشد و این پیغام را به بدن شما مى فرستد که در همان دما باقى بماند. این دما معمولاً حدود 37 درجه سانتی گراد یا 6/98درجه فارنهایت است.
دماى بدن اکثر افراد در طول روز دچار تغییرات ناچیزى مى شود. معمولاً در صبح کمتر و در عصر یا بعد از ظهر کمى بیشتر است. در کودکان نیز وقتى مشغول بازى، ورزش یا دویدن هستند دماى بدنشان دچار نوساناتى مى شود.
گاهى اوقات هیپوتالاموس براى مقابله با دماى بالا که در نتیجه پاسخ به یک عفونت، بیمارى یا دلایل دیگر ایجاد مى شود، به کمک بدن مى شتابد.
ولى چرا هیپوتالاموس به بدن مى گوید که بر اساس دماى جدید تغییر کند؟ محققین معتقدند تغییر دما، روش بدن براى مقابله با چربى هایى است که باعث عفونت مى شوند.
چه چیزى باعث تب مى شود؟
این موضوع مهم را به خاطر داشته باشید که تب به تنهایى یک بیمارى نیست، بلکه معمولاً از علائم یک مشکل اصولى دیگر است. تب چندین دلیل بالقوه دارد:
عفونت: بیشتر تب ها در اثر عفونت یا دیگر بیمارى ها به وجود مى آیند. تب با یک مکانیسم دفاعى طبیعى، همزمان به بدن در مبارزه با عفونت ها کمک مى کند.
لباس زیاد پوشیدن: نوزادان به خصوص آنهایى که تازه متولد شده اند، ممکن است در اثر قرار گرفتن در یک محیط گرم یا پوشیدن لباس زیاد به تب دچار شوند، زیرا قادر نیستند دماى بدن خود را تنظیم کنند و با دماى بیرون وفق دهند.
مصونیت: نوزادان و کودکان گاهى پس از واکسن زدن به تب خفیفى مبتلا مى شوند. دندان درآوردن نیز باعث بروز تب خفیفى در نوزاد مى شود، ولى چنانچه دماى بدن نوزاد شما به بیش از 8/37 درجه سانتی گراد رسید، دلیل آن دندان درآوردن نیست، بلکه باید مشکل دیگرى وجود داشته باشد.
چگونه باید متوجه شوم که تب فرزندم علامت یک مشکل یا بیمارى جدى است؟
در گذشته پزشکان براى درمان تب تنها به دماى بدن اکتفا مى کردند، ولى امروز علاوه بر دماى بدن، شرایط کلى کودک را نیز مورد بررسى قرار مى دهند.
کودکانى که دماى بدنشان کمتر از 9/38 درجه سانتی گراد است، معمولاً احتیاج به مداوا و درمان ندارند، مگر اینکه احساس ناراحتى کنند. البته در این مورد یک استثنا وجود دارد: چنانچه نوزاد سه ماهه یا کوچک ترى دارید، اگر دماى بدنش 38 درجه سانتی گراد یا بیشتر بود، باید با پزشک کودک خود مشورت کنید یا او را به مرکز اورژانس ببرید، زیرا در این سن حتى یک تب خفیف نیز مى تواند علامت یک عفونت جدى باشد. اما در مورد کودکان بزرگ تر، رفتارها و میزان فعالیت ها باید دقیقا مورد بررسى قرار بگیرد.
با مشاهده رفتار فرزندتان، شما متوجه مى شوید که آیا یک بیمارى خفیف و سطحى دارد یا باید به پزشک مراجعه کنید. چنانچه فرزند شما همچنان تمایل به بازى، خوردن و نوشیدن داشته باشد، چهره اش خندان باشد یا رنگ پوستش طبیعى باشد، بدین معناست که بیماری اش جدى نیست و تبش به زودى پایین مى آید. البته چنانچه فرزندتان تب داشت و تمایلى به غذا خوردن نداشت، اصلاً جاى نگرانى نیست، زیرا این حالت در مورد عفونت هایى که باعث بروز تب مى شود، کاملاً طبیعى است.
چگونه متوجه شوم که فرزندم تب دارد؟
یک بوس کوچک روى پیشانى یا قرار دادن دست روى پوست فرزندتان کافى است تا متوجه تب او شوید. البته این دما بستگى به شخصى که این کار را انجام مى دهد، دارد و کاملاً نمى تواند اندازه گیرى درست و دقیقى باشد.
با استفاده از یک درجه مى توانید میزان دماى بدن فرزند خود را اندازه گیرى کنید. در حالت های زیر، کودک تب دارد:
دمای 38 درجه سانتی گراد هنگامى که درجه را در باسن نوزاد قرار مى دهید.
5/37 درجه سانتی گراد وقتى که درجه را در دهان او قرار مى دهید.
2/37 درجه سانتی گراد وقتى که درجه را در زیر بازوى نوزاد قرار مى دهید.
البته تب بالا به شما نمى گوید که فرزند شما چقدر بیمار است. یک سرماخوردگى ساده یا عفونت ویروسى مى تواند باعث تب بالا(9/38 تا 40 درجه سانتی گراد) شود، اما نشان دهنده مشکل جدى نیست.
عفونت هاى جدى باعث تب نمى شوند، بلکه باعث پایین آمدن غیرطبیعى دماى بدن نیز مى شود، به خصوص در نوزادان کوچک.
به دلیل اینکه تب ممکن است بالا و پایین رود، گاهى اوقات کودکى که تب دارد ممکن است سردش شود، زیرا بدن سعى دارد گرماى اضافی تولید کند و کودک مى خواهد گرماى اضافی را خارج کند، بنابراین عرق مى کند و دماى بدن شروع به پایین آمدن مى کند.گاهى اوقات کودکى که تب دارد تندتر از حالت عادى نفس مى کشد و گاهى ضربان قلبش نیز تندتر مى شود. چنانچه فرزندتان مشکل تنفسى داشت و به راحتى قادر به نفس کشیدن نبود، یا خیلى تند نفس مى کشید، و حتى بعد از پایین آمدن تبش هنوز تند نفس مى کشید، حتماً با پزشک تماس بگیرید و یا کودک خود را نزد پزشک ببرید.
۴ اشتباهی که سلامتی را تهدید میکند
قرار دادن غذا در داخل ظروف پلاستیکی و گذاشتن در مایکروفر به هنگام ناهار و
در نهایت گرم کردن آن ظروف پلاستیکی ممکن است ذوب شود و به مواد غذایی شما
وارد شوند. این امر میتواند منجر به نازایی و تخریب هورمونهای بدن نیز
شود۴ اشتباه روزانه در بین افراد وجود دارد که سلامتی آنان را تهدید میکنند
و این در حالی است که مردم از این عادات غلط نیز بیاطلاع هستند.
۱- مسواک زدن همیشه هم خوب نیست
مسواک
زدن بعد از صرف غذاهای اسیدی به ویژه میوهها و آبمیوهها میتواند باعث
تضعیف مینای دندان شود. که به مرور زمان باعث تغییر در رنگ دندانها نیز
میشود.
راهکار: حداقل ۴۰ دقیقه بعد از صرف صبحانه دندانهای خود را مسواک بزنید و اجازه دهید کلسیوم موجود در غذا جذب دندانهایتان شود.
۲- باز کردن پنجره اتومبیل
آلودگی
هوا به هنگام ساعات شلوغی در صبح در سطح خیابانها و اتوبانها تا ۱۰
برابر افزایش پیدا میکند. دود حاصل از سوختهای دیزلی میتواند منجر به
ابتلا به سر درد و سرطان و حمله قلبی شود.
راهکار: تا حد امکان به ویژه به هنگام صبح خود را در معرض هوای آزاد قرار ندهید و از سیستم تهویه استفاده کنید.
۳- ظروف پلاستیکی در مایکروفر
قرار
دادن غذا در داخل ظروف پلاستیکی و گذاشتن در مایکروفر به هنگام ناهار و
در نهایت گرم کردن آن ظروف پلاستیکی ممکن است ذوب شود و به مواد غذایی شما
وارد شوند. این امر میتواند منجر به نازایی و تخریب هورمونهای بدن نیز
شود.
راهکار: از ظروف شیشهای برای گرم کردن غذا در داخل مایکروفر
استفاده کنید و یا حتیالامکان غذا را در منزل بر روی اجاق گاز گرم کنید و
از ظرفهای استیل عایق حرارتی برای گرم نگاه داشتن آن استفاده کنید.
۴- بررسی ایمیل بعد از ساعت ۹ شب به وسیله تلفن همراه
تحقیقات
دانشگاه فلوریدای استرالیا نشان میدهند کسانی که از تلفن همراهشان بعد
از ساعت ۹ شب برای انجام امور کاری و اینترنتی استفاده میکنند به هنگام
صبح با حالت ضعف و خستگی از خواب بیدار میشوند. از طرف دیگر اختلال ساعات
خواب و کم خوابی میتواند باعث افزایش احتمال ابتلا به سکته مغزی شود.
راهکار:
محل شارژ تلفن همراهتان را در خارج از اتاق خواب و استراحت خود قرار دهید
و در صورت امکان آن را بعد از ساعت ۹ شب خاموش کنید.
بیماری بری بری چیست؟Wernicke-Korsakoff Syndrome
بیماری بری بری را سندروم ورنیک کورساکوف (Wernicke-Korsakoff Syndrome) نیز می گویند. بیماری بری بری، یک اختلال مغزی است که در اثر کمبود تیامین (ویتامین B1) رخ می دهد. تیامین به بدن کمک می کند تا از قند خون، انرژی تولید کند.
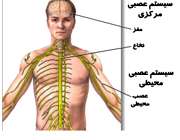
بیماری مغزی ورنیک و سندروم کورساکوف دارای شرایط متفاوتی می باشند، اما هر دو در نتیجه آسیب مغزی بوجود می آیند.
بیماری مغزی ورنیک زودتر رخ می دهد و نوع حاد است.
بیماری روانی کورساکوف، نوع مزمن و طولانی این سندروم می باشد.
بیماری مغزی ورنیک، آسیب مغزی را در نواحی پایین مغز که به نام تالاموس و هیپوتالاموس می باشند، بوجود می آورد.
بیماری روانی کورساکوف در نتیجه آسیب به نواحی مغز که با حافظه در ارتباط است، می باشد.
عواملی که موجب کمبود ویتامین B1 می گردند
- ایدز
- سرطان ها
- تهوع و استفراغ شدید در بارداری
- اختلال قلبی، زمانی که از داروهای مدر برای مدت طولانی استفاده کنید.
- تزریق وریدی طولانی مدت، بدون دریافت ویتامین B1
- دیالیز طولانی مدت
- مقدار زیاد هورمون تیروئید (پرکاری تیروئید)
- بارداری و شیردهی
- انجام ورزش شدید
- تب
- اسهال و یا سندروم روده تحریک پذیر (IBS)
- نارسایی کبد
- دیابت
- عمل جراحی برای لاغر شدن
افراد در معرض خطر کمبود تیامین
- بیشترین افراد مبتلا به این سندروم، از 40 سال بیشتر سن دارند.
- مردان
- مصرف کنندگان الکل
- افراد دچار سوء تغذیه
- افراد بی خانمان
- عدم دریافت کافی ویتامین B1 و دیگر ویتامین های گروه B
- رژیم غذایی حاوی مقدار زیاد کربوهیدرات تصفیه شده از قبیل: برنج، آرد سفید و شکر
علائم بیماری مغزی ورنیک
- سردرگمی و پریشانی
- از دست دادن هماهنگی عضلات (آتاکسی)
- لرزش پا
- تغییرات بینایی
- حرکات غیرطبیعی چشم (حرکات عقب و جلو به نام نیستاگموس خوانده می شود)
- دوبینی
- افتادگی پلک
علائم سندرم کورساکوف
- ناتوانی در شکل گیری خاطرات جدید
- از دست دادن حافظه (می تواند شدید باشد)
- داستان ساختن (درددل کردن)
- دیدن و یا شنیدن چیزهایی که واقعی نیستند (توهم)
ممکن است این علائم را در ترک الکل مشاهده کنید.
تشخیص و آزمایشات
پزشک موارد زیر را در بیمار بررسی می کند:
- حرکات غیرطبیعی چشم ها
- کاهش و یا فقدان رفلکس ها و عکس العمل ها
- ضربان سریع قلب
- کاهش دمای بدن
- تضعیف عضلات و آتروفی (از دست دادن بافت ها)
- مشکل در راه رفتن و مشکل در هماهنگی
- آزمایش خون برای بررسی میزان ویتامین B1 در سرم
درمان
هدف از درمان، کنترل علائم و جلوگیری از بدتر شدن آنها می باشد.
برخی افراد برای درمان نیاز به بستری شدن در بیمارستان دارند.
اگر فرد در حال اغماء، بی حالی و یا بی هوشی باشد، مراقبت های خاص لازم است.
تیامین (ویتامین B1) هم از طریق خوراکی و هم از طریق تزریقی دریافت می شود.
تیامین باعث بهبود کاهش حافظه نمی شود.
معمولا بیماران، آب بدن را از دست می دهند، بنابراین برای بازگرداندن حجم خون، نیاز به آب دارند.
عوارض تزریق تیامین
ممکن است علائم زیر را در اثر تزریق این ویتامین داشته باشید:
- سردرگمی و یا هذیان
- مشکل بینایی و حرکت چشمان
- عدم هماهنگی عضلات
داروها
مصرف داروهای پارکینسون، برای بهبود حافظه ممکن است مفید باشد.
این داروها از شکستن استیل کولین (انتقال دهنده عصبی) جلوگیری می کنند و این امر در تشکیل حافظه مهم است.
داروهای ضد افسردگی هم باعث افزایش میزان سروتونین می شود و در بهبودی حافظه موثر است.
درمان های گیاهی و مکمل
درمان های زیر باید حتما تحت نظر پزشک باشد.
- جینگو ( Ginkgo) : محققان توصیه به مصرف جینگو برای جلوگیری از زوال عقل کرده اند. در زمان مصرف جپینگو، از داروهای رقیق کننده خون مانند آسپیرین، دوری کنید.
دو هفته قبل از عمل جراحی، از مصرف این گیاه خودداری کنید. دانه جینگو خطرناک است و باید از مصرف آن دوری کنید. در زمان بارداری و شیردهی نیز باید از مصرف این گیاه دوری کنید.
- سیج ( Sage) : به عنوان یک درمان احتمالی برای بهبود حافظه به کار می رود. اگر دچار صرع هستید، می توانید از روغن سیج استفاده کنید. اگر دارای آلرژی نسبت به نعنا و یا فشار خون بالا هستید، از مصرف این گیاه خودداری کنید. در زمان بارداری و شیردهی نیز باید از مصرف این گیاه دوری کنید.
- طب سوزنی : برای کمک به بهبود حافظه و عملکرد شناختی در سالمندان مفید است.
- بتا کاروتن : این یک آنتی اکسیدان است و افزایش دهنده عملکرد شناختی و حافظه می باشد. مصرف مکمل های بتاکاروتن در دراز مدت، منافع بیشتری را خواهد داشت.
- چای سیاه و سبز : چای ممکن است عملکرد ذهنی و هوشیاری را بالا ببرد.
- جینسینگ : در درمان بیماران مبتلا به اختلالات عصبی و زوال عقل مفید است.
- جاسمین (یاس) : باعث بهبود حافظه می شود.
- اسطوخودوس : برای جلوگیری از خستگی و زوال عقل استفاده کنید.
- ماساژ درمانی : ماساژ با و یا بدون روغن، برای بیماران مبتلا به زوال عقل ممکن است مفید باشد.
- روغن ماهی و امگا 3 : برای جلوگیری از اختلالات شناختی و زوال عقل استفاده می شود.
- فیزیوتراپی : برای بهبود حرکت، عملکردهای ذخیره ای، کاهش درد و جلوگیری از آسیب ها استفاده می شود.
روند بهبود بیماری
بدون درمان این بیماری می تواند بدتر شده و زندگی فرد را به خطر بیاندازد.
با درمان، علائمی از قبیل: مشکلات بینایی و عدم هماهنگی در حرکات را می توانید متوقف کنید و یا از بدتر شدن آن جلوگیری کنید.
عوارض
- مشکل داشتن با تعامل های شخصی و یا اجتماعی
- آسیب ناشی از پرت شدن
- از دست دادن دائمی مهارت های تفکر
- از دست دادن دائمی حافظه
- کوتاهی عمر
جلوگیری
- عدم نوشیدن الکل
- دریافت مواد مغذی کافی
- داشتن رژیم متعادل
- عدم مصرف گوشت قرمز فراوری شده
- افزایش مصرف میوه ها و سبزیجات
ادامه مطلب ...بیماری فنیلکتونوری، عقبماندگی میآورد
بیماری فنیلکتونوری، عقبماندگی میآورد
اگر فرزند، پدر و مادر به ظاهر سالمی به این بیماری مبتلا شود، نشان می دهد که هم پدر و هم مادر ژن نهفته این بیماری را داشته اند و به فرزند خود منتقل کرده اند.
در کودک مبتلا به این بیماری، مقدار زیادی فنیل آلانین تجزیه نشده و مشکلات زیادی را برای سلامتی فرد ایجاد می کند.
به شدیدترین حالت این بیماری که عقب ماندگی دائمی ایجاد می کند، فنیل کتونوریای کلاسیک گویند.
اما این بیماری حالت خفیف تری هم دارد که در این حالت، افراد مبتلا با رعایت یک رژیم غذایی خاص، از ابتلا به عقب ماندگی ذهنی و مشکلات عقلی در امان می مانند.
علائم فنیل کتونوری
نوزادانی که با این مشکل به دنیا می آیند، در بدو تولد هیچ علامت خاصی ندارند، اما چند ماه بعد از تولد، علائم خفیف تا شدید از خود بروز می دهند که شامل موارد زیر است :
عقب ماندگی ذهنی
مشکلات رفتاری
مشکلات قلبی
تولد با وزن کم
تشنج
لرزش در حرکات دست و پا
بیش فعالی
توقف رشد
لکه های پوستی (اگزما)
اندازه کوچک سر
بوی کپک زدگی در نفس کودک که به دلیل تجمع زیاد فنیل آلانین و عدم تجزیه آن صورت می گیرد.
پوست روشن و چشمان آبی
نوزادان با رنگ روشن پوست (اگر در مقایسه با والدین و اطرافیانشان رنگ روشن تری داشتند) مستعد ابتلا به این بیماری هستند و باید بررسی دقیقی روی آنها انجام گیرد.
زنان مبتلا به این بیماری، فاکتورهای لازم برای انتقال این بیماری را به جنین خود را دارند. این زنان اگر قبل از بارداری و طی بارداری رژیم خاصی را دنبال نکنند، فنیل آلانین خونشان بالا رفته و به جنین آسیب می رساند.
رژیم غذایی این افراد باید تحت نظر پزشک باشد تا مبادا فنیل آلانین رژیم روزانه شان، از حد خاصی بالاتر رفته و آسیب به جنین را به دنبال داشته باشد.

طرح غربالگری برای نوزادان مبتلا به فنیل کتونوریا
در خیلی از کشورهای توسعه یافته طرح غربالگری برای تشخیص این بیماری انجام می گیرد.
طی دو تا پنج روز پس از تولد نوزاد، این تست انجام می گیرد.
برای انجام این تست، مقداری از خون پاشنه پای نوزاد را می گیرند و روی آن آزمایش می کنند. اگر در خون نوزاد ناهنجاری های متابولیکی وجود داشت، آن را تشخیص می دهند.
این تست طی 24 ساعت پس از تولد کودک که هنوز شیر نخورده انجام نمی گیرد، زیرا نتیجه تست مورد تایید نمی باشد.
اگر این تست بر روی نوزادان شهر شما انجام نمی گیرد، نوزاد خود را حتما پس ترخیص از بیمارستان نزد پزشک ببرید تا آزمایش مربوطه را روی نوزاد شما انجام دهد و از عدم ابتلای نوزاد خود به این بیماری مطمئن شوید.
درمان فنیل کتونوری
در حال حاضر، درمان قطعی برای این بیماری وجود ندارد، ولی در آینده با توجه به امکاناتی که ژن درمانی در اختیار بشر قرار می دهد می توان امیدوار به درمان بود.
مهم ترین بخش درمان این بیماری، پیروی از رژیم غذایی خاص این بیماری است.
این افراد (از بزرگ و کوچک) باید ازرژیم غذایی محدودی استفاده کنند، زیرا در بسیاری از غذاهای روزانه که افراد معمولی استفاده می کنند، مقداری فنیل آلانین وجود دارد که برای آنها مضر می باشد.
این افراد باید از خوردن گوشت، مرغ، ماهی، تخم مرغ، آجیل و خشکبار، پنیر، شیر و حبوبات خودداری کنند و غذاهای نشاسته ای مانند برنج، سیب زمینی، نان، ماکارونی و ذرت را نیز بسیار کم مصرف کنند.
ادامه مطلب ...ایدز و تغذیه با شیر مادر
ایدز و تغذیه با شیر مادر
تقریباً یک سوم بچه های متولد شده از مادران مبتلا به ایدز ، در طی دوران بارداری ، حین زایمان یا دوران شیردهی به این بیماری مبتلا شده اند. در سال 2001، تعداد هشتصد هزار بچه ی زیر 15 سال مبتلا به ایدز تشخیص داده شدند که حدود نود درصد آنها از طریق مادرشان مبتلا شده بودند. حدود 15 تا 35 درصد از بچه های متولد شده از مادران مبتلا به ایدز، طی بارداری یا حین زایمان آلوده شده و حدود 15 درصد در طی شیردهی مبتلا شده بودند.
عواملی که احتمال انتقال HIV ( ویروس ایدز ) را در دوران شیردهی کاهش می دهد ، شامل موارد زیر است :
1. دوره ی کوتاه تر تغذیه با شیر مادر
در بچه هایی که مدت طولانی تری از مادر مبتلا به ایدز ، شیر خورده اند احتمال ابتلا به عفونت بیشتری می باشد. دیده شده احتمال ابتلا به این بیماری در کودکانی که مدت شش ماه شیر مادر خورده اند، یک سوم کودکانی است که برای دو سال با شیر مادر تغذیه شده اند.
2. تغذیه ی انحصاری با شیر مادر در ماه های اول
عوامل ایمنی بخش موجود در شیر مادر، به ویژه مادران مبتلا به HIV ، باعث افزایش مقاومت بدن در برابر این عفونت می شود. یک مطالعه در جنوب آفریقا نشان داد که احتمال ابتلا به عفونت در کودکانی که به مدت سه ماه تغذیه ی انحصاری با شیر مادر داشته اند نسبت به کودکانی که از سایر مواد مثل آب ، آب میوه و ... استفاده کرده اند کمتر است.
3. جلوگیری و درمان مشکلات پستان
التهاب پستان، زخم نوک پستان و سایر مشکلات پستانی باعث افزایش احتمال انتقال HIV می شود.
4. پیشگیری از ابتلا به عفونت HIV در طول شیردهی
ابتلا به عفونت در طی شیردهی باعث افزایش احتمال HIV می شود.
5. درمان سریع زخم و برفک دهان بچه
زخم دهان کودک باعث انتقال راحت تر ویروس به بدن او می شود.

توصیه های سازمان بهداشت جهانی و صندوق حمایت از کودکان سازمان ملل متحد (UNICEF) در رابطه با تغذیه با شیر مادر :
1. زنانی که به ایدز مبتلا نیستند و یا افرادی که وضعیت ابتلا به بیماری در آنها ناشناخته است، باید کودک را تا 6 ماه با شیر خودشان تغذیه کنند و همچنان که شیردهی ادامه دارد، در 6-4 ماهگی تغذیه تکمیلی مناسب را شروع کنند که این روند تا 2 سالگی یا بیشتر باید ادامه یابد.
2. همه مادران مبتلا به HIV در زمینه خطرات و مزایای روش های تغذیه ی کودک، نیاز به مشاوره دارند و لازم است برای انتخاب روش مناسب راهنمایی شوند و بعد از اتخاذ تصمیم حمایت گردند.
3. زمانی که استفاده از جانشین های شیر مادر، قابل قبول، عملی و قابل تداوم باشد، لازم است کودک در ماه اول منحصراً با شیر مادر تغذیه شود .
4. در مورد مادران مبتلا به HIV که کودک را با شیر خودشان تغذیه می کنند، باید از روش صحیح شیرهی جهت جلوگیری از مشکلات پستان مانند زخم نوک پستان، التهاب پستان و غیره اطمینان پیدا کرد و در صورت بروز این مشکلات باید به سرعت درمان انجام شود.
5. برای به حداقل رساندن انتقال HIV از طریق تغذیه با شیر مادر، باید شرایط محلی، موقعیت شخصی فرد و خطرات همراه با تغذیه ی مصنوعی شامل سایر عفونت ها، سوء تغذیه در نظر گرفته شود.
6. مادران مبتلا به HIV که نوزاد را با شیر خودشان تغذیه می کنند باید در زمان از شیرگیری، برای جلوگیری از نتایج زیان بار تغذیه ای و روانی و حفظ سلامتی پستان ها راهنمایی و حمایت شوند.
7. زمانی که مادر مبتلا به HIV ، کودک را با شیر خود تغذیه نمی کند یا این که مدتی بعد از تولد ، شیردهی را قطع می کند برای اطمینان از برنامه ی غذایی جایگزینی کافی حداقل در 2 سال اول زندگی نیاز به مشاوره دارد.
8. زنان مبتلا به ایدز باید به مراقبت های بالینی، حمایت های تغذیه ای و مراکز مشاوره ی خانوادگی دسترسی داشته باشند.
اصول کلیدی و راهبرد
خطرات عفونت HIV با خطرات مرگ و میر و بیماری ناشی از عدم تغذیه با شیر مادر مقایسه شده است.
تغذیه با شیر مادر، نوزاد را در مقابل مرگ ناشی از اسهال ، عفونت های تنفسی و سایر عفونت ها محافظت می کند. تغذیه با شیر مادر علاوه بر نیازهای غذایی، نیازهای روانی نوزاد (به ویژه در ماه اول زندگی) را هم برآورده می کند.
بنابراین برای مادران مبتلا به HIV به ویژه در کشورهای در حال توسعه ، تصمیم برای دادن شیر مادر یا جانشین های شیر مثل شیر خشک و شیر گاو تغییر یافته دشوار است، در حالی که تغذیه با شیر مادر احتمال انتقال HIV به بچه را 15 درصد افزایش می دهد. مصرف جانشین های شیر، خطرات ناشی از بیماری های عفونی مثل اسهال و عفونت های تنفسی را در طول دو ماه اول زندگی کودک 6 برابر می کند. تعداد زیادی از مادران در کشورهای در حال توسعه یا نمی توانند جانشین های شیر را تهیه کنند یا به آب تصفیه شده که برای تهیه ی آن لازم است دسترسی ندارند.
همچنین در خیلی از فرهنگ ها، عدم تغذیه با شیر مادر را ننگ می دانند. مادری که مبتلا به HIV است با مشکلات زیادی روبه رو است. مثلاً در مورد سلامتی و زنده ماندن خودش، و احتمال انتقال عفونت از طریق شیر به نوزادش و نیز مشکلات سلامتی که در صورت عدم تغذیه با شیر مادر برای نوزاد او پیش می آید، نگران است.
7 مادهی غذایی برای مقابله با مشکلات ایدز
7 مادهی غذایی برای مقابله با مشکلات ایدز

داشتن تغذیهی مناسب با مشکلات و فشارهای فیزیکی که ویروس HIV برای بدن ایجاد میکند مقابله کرده و باعث بالا بردن تأثیر داروها میشود. تغذیهی درست همچنین باعث میشود که سرعت گسترش ویروس HIV کاهش پیدا کند و بدن در مقابله با این بیماری قویتر وارد عمل شود. برای کاهش صدمات این بیماری به تغذیهتان اهمیت بیشتری بدهید. با ما همراه باشید.
چای سبز
چای سبز منبع فوقالعادهی آنتی اکسیدان اپی گالو کاتشین - 3 - گالات (EGCG) است که یک مادهی ضدویروس قوی محسوب میشود. نتایج پژوهشهای انجام گرفته در آزمایشگاه نشان میدهد که این ماده از گسترش ویروس HIV در آزمایشگاه پیشگیری میکند. توصیه میکنیم روزانه چهار فنجان چای سبز بنوشید.
پروتئینهای کم چرب
از آنجایی که پادتنها و عناصر دیگر سیستم ایمنی بدن از پروتئینها تشکیل میشوند، بدن برای مقابله با ویروس HIV به آن نیاز بیشتری دارد. اما برای تأمین پروتئین مورد نیاز بدن بهتر است از منابع پروتئینی کم چرب استفاده شود مثل گوشتهای کم چرب، ماهی، مرغ و حبوبات.
برای اینکه بدانید بدنتان روزانه به چند گرم پروتئین نیاز دارد، وزن خود را ضرب در 1.32 بکنید. به این ترتیب که مثلاً یک خانم 59 کیلوگرمی روزانه به 78 گرم پروتئین نیاز دارد.

ماست
ماست برای حفظ سلامتی رودهها مفید و لازم است. زیرا افرادی که دستگاه گوارش سالمی دارند کمتر دچار اسهال میشوند و جذب مواد مغذی راحتتر صورت میگیرد. زمانی که عمل گوارش به خوبی انجام میشود سیستم ایمنی بدن در مقابله با ویروسها مجهزتر عمل کرده و تأثیر داروها را بهتر تحمل میکند.
در نهایت باید بگوییم که ماست انتشار باکتریهای لازم در روده را افزایش میدهد. به این ترتیب کار سیستم ایمنی بدن را راحتتر کرده و از انتشار باکتریهای مضر و مخمرها جلوگیری میکند. توصیه میکنیم روزانه یک تا سه فنجان ماست میل کنید.
قارچ
قارچها حاوی بتاگلوکان هستند. این گلوسیدها به سلولهای دستگاه ایمنی بدن کمک میکنند تا ویروسها را از بین ببرند. از انواع متنوع قارچهای موجود در بازار استفاده کنید. مصرف روزانه نصف فنجان قارچ توصیه میشود.
از آنجایی که پادتنها و عناصر دیگر سیستم ایمنی بدن از پروتئینها تشکیل میشوند، بدن برای مقابله با ویروس HIV به آن نیاز بیشتری دارد. اما برای
تأمین پروتئین مورد نیاز بدن بهتر است از منابع پروتئینی کم چرب استفاده شود
مثل گوشتهای کم چرب، ماهی، مرغ و حبوبات
مواد غذایی سرشار از فیبرها
فیبرها باعث میشوند تا بدن به خوبی مواد مغذی مصرف شده را جذب کند. از این گذشته فیبرها با اسهال که یکی از مشکلات رایج HIV مثبتها است مقابله میکند.
توصیه میکنیم روزانه بین 25 تا 35 گرم فیبر مصرف کنید. مصرف 3 واحد دانه های کامل و 7 واحد میوه و سبزیجات مختلف 25 گرم فیبر را تأمین میکند. عدس، مقداری آجیل و غلات نیز سرشار از فیبرها هستند. هر پیمانه ای که میگوییم معادل 1 برش نان، نصف فنجان برنج کامل، نصف فنجان میوه یا سبزیجات میباشد.

مواد غذایی سرشار از آنتی اکسیدانها
بهترین روش برای مقابله با آسیبهایی جدّی و سختی که ویروس HIV به بار میآورد و برای مقابله با نابودی سلولهای ایمنی بدن این است که به میزان زیادی آنتی اکسیدان مصرف کنید.
میوه و سبزیجات حاوی میزان زیادی از آنتی اکسیدانهای مختلف، ویتامینها و مواد معدنی هستند. متأسفانه HIV مثبتها با کمبود این مواد مغذی مواجه هستند. برای مقابله با این کمبود و تقویت سیستم ایمنی بدن لازم است که میوه و سبزیجات سرشار از آنتی اکسیدانها مصرف کنید.
باید بدانید که حتی در مراحل نخست آلودگی نیز، ویروس HIV باعث کمبود ویتامین بدن میشود و همین مسئله ویروس را با شتاب بیشتری به سمت ایدز پیش میکشاند. توصیه میکنیم تا میتوانید میوهها و سبزیجات رنگی میل کنید. روزانه بین 7 تا 10 وعده میوه و سبزیجات مصرف کنید. توجه داشته باشید که اگر دچار عفونتهای مخمری هستید بهتر است که میوهی کمتری مصرف کنید زیرا میوهها حاوی قند هستند و قند میتواند تکثیر مخمرها را بیشتر کند.
مواد غذایی سرشار از سلنیوم
باید بگوییم که گردوی برزیلی حاوی میزان قابل توجهی سلنیوم میباشد. نتایج پژوهشهای متعدد روی افراد HIV مثبت نشان میدهد که کمبود این مادهی معدنی آنتی اکسیدانی خطر مرگ زودرس را تا ده برابر بیشتر میکند. در واقع HIV مثبتهایی که با کمبود سلنیوم مواجه هستند ده برابر زودتر از افرادی میمیرند که میزان کافی از این مادهی معدنی را دارند. توصیه میکنیم هر روز یک مشت گردوی برزیلی میل کنید.
چربیهای مفید برای دیابتی ها
چربی یکی از درشت مغذیهایی است که در برنامه غذایی روزانه ما باید حتما گنجانده شود. توصیه متخصصین تغذیه بر آنست که 25-30 در صد انرژی دریافتی ما باید از مواد چرب باشد. ولی همانطور که در قسمت قبل اشاره شد برای کاهش خطر ابتلا به بیماری قلبی بویژه در بیماران دیابتی سعی کنید که چربی ناسالم کمتری (چربی اشباع و ترانس) را مصرف نموده و به موازات آن با مصرف چربی های سالم( چربی های تک غیر اشباع و چند غیر اشباع و امگا3) از قلبتان محافظت نمایید. البته این نکته غیر قابل انکار است که تمام چربی ها پرکالری هستند، لذا بسیار مهم است که مراقب میزان چربی دریافتی خود باشید. به موازات اینکه شما منابع چربی اشباع و ترانس را از رژیم غذایی تان حذف می کنید به جای آنها چربی های سالم را جایگزین خواهید نمود. برای مثال به جای مصرف یک میان وعده پر چرب در بعد از ظهر می توانید 8-10 عدد بادام میل کنید. با این روش کالری یکسانی دریافت می کنید ولی این تغییر برای سلامت قلبتان قطعا مفید است.
چربی های سالم:چربی های سالمی که برای سلامت شما مفید هستند و می بایست مصرف آنها را در رژیم غذایی روزانه تان بگنجانید شامل موارد ذیل می باشند:
1- چربی تک زنجیره ای غیر اشباع:
چربی های تک زنجیره ای غیر اشباع را به عنوان چربی های خوب و یا سالم می شناسند چرا که می توانند سطوح کلسترول بد شما (LDL) را کاهش دهند. منابع چربی تک زنجیره ای غیر اشباع عبارتند از:
- روغن کانولا
- مغزهایی نظیر: بادام ، بادام هندی ، گردو و بادام زمینی
- روغن زیتون و زیتون
- کره بادام زمینی و روغن بادام زمینی
- کنجد
متخصصین تغذیه توصیه می کنند که مصرف چربی تک زنجیره ای غیر اشباع بیشتری را نسبت به چربی اشباع یا ترانس در رژیم غذایی خود بگنجانید. برای آنکه رژیم غذایی شما حاوی چربی تک غیر اشباع بیشتری گردد سعی کنید روغن هایی مانند روغن کانولا و یا زیتون را جایگزین مارگارین و یا روغن های شیرنی پزی کنید. برخی مغزها مانند بذرهای کنجد را بر روی سالاد یک راه ساده برای مصرف چربی تک زنجیره ای غیر اشباع بیشتری است.
البته از طرف دیگر باید توجه داشته باشید که مغزها و روغن ها به مانند بقیه چربی ها حاوی کالری زیادی هستند. اگر در تلاش برای کاهش و یا حفظ وزنتان هستید بایستی که مقادیر کمتری از این غذاها را مصرف نمایید. برای مثال 6عدد بادام، 2 عدد گردو میزان کالری ای مشابه با 1 قاشق چای خوری روغن و یا کره را دارد. بر همین اساس برای آن که وزنتان کنترل شود با متخصص تغذیه خود مشاوره نمایید تا بدون افزایش یافتن کالری دریافتی تان چربی های سالم را به رژیم غذایی تان بیفزایید.
2 - چربی چند زنجیره ای غیر اشباع:
چربی های چند زنجیره ای غیر اشباع نیز چربی های سالمی هستند. ماتخسسین رشته های مختلف پزشکی بر آنست که این چربی ها را نیز به مانند چربی های تک زنجیره ای غیر اشباع در رژیم غذایی خود بگنجانید .
منابع مرسوم چربی های چند زنجیره ای غیر اشباع عبارتند از:
- روغن ذرت
- روغن بذرکتان
- روغن سویا
- روغن آفتابگردان
- گردو
- خم کدو تنبل یا آفتابگردان
- مارگارین نرم
3 - اسیدهای چرب امگا3
حتما شما هم زیاد از امگا 3 شنیده اید. باید بدانید که اسیدهای چرب امگا3 به پیشگیری از انسداد عروق کمک می کند . برخی از ماهی ها غنی از اسیدهای چرب امگا3 هستند. متخصصین تغذیه توصیه به مصرف ماهی غیر سرخ شده برای 2-3 بار در هفته دارد.
منابع امگا3 عبارتند از:
- کنسرو ماهی
- شاه ماهی
- قزل آلا
- ساردین
- سالمون
- برخی از منابع گیاهی اسیدهای چرب امگا3 عبارتند از:
- توفو و دیگر محصولات سویا
- گردو
- بذرکتان و روغن بذر کتان
یک نکته مهم : توجه داشته باشید که از آنجا که برخی از ماهی های حاوی محتوای جیوه بالایی هستند توصیه می شود زنانی که احنمال بادار شدن دارند و یا باردار هستند و یا زنان شیرده و کودکان کم سن و سال می بایست انواع ماهی هایی که محتوای جیوه کمتری دارند را مصرف نمایند و نباید بیشتر از 360 گرم در هفته ماهی و صدف و دیگر غذاهای دریایی را مصرف نمایند.