
کلینیک جامع آموزش پزشکی
همچنین می توانید کانال ما در تلگرام را دنبال کنید با عنوان: نکات مهم سلامتی t.me/public_health
کلینیک جامع آموزش پزشکی
همچنین می توانید کانال ما در تلگرام را دنبال کنید با عنوان: نکات مهم سلامتی t.me/public_healthتوصیه هایى براى مقابله با تب کودکان
توصیه هایى براى مقابله با تب کودکان
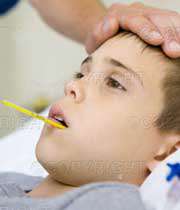
احتمالا هر پدر و مادرى، سناریوى زیر را تا کنون تجربه کرده است: شما نیمه شب از خواب بیدار و متوجه مى شوید که فرزندتان در حالى که عرق کرده، سرخ شده و دماى بدنش بالا رفته، کنار تخت شما ایستاده است. بلافاصله دچار تردید مى شوید که آیا کودک شما تب دارد؟ مطمئن نیستید که چه اقداماتى باید انجام دهید. آیا باید درجه بگذارید یا با پزشکش تماس بگیرید؟ حتى اگر فرزند شما تب داشته باشد، زیاد موضوع حادى نیست، زیرا تب به تنهایى مشکلى ایجاد نمى کند و آسیبى به بدن نمى رساند بلکه چیز خوبى است، زیرا بدین معنا است که بدن در حال مبارزه با عفونت هاست.
بنابراین همه تب ها احتیاج به درمان ندارند. اما تب شدید و خیلى بالا مى تواند باعث بروز مشکلات شدیدى در کودک شما شود، مثل خشک شدن آب بدنش.
اما مراحلى وجود دارد که شما براى تحمل پذیر شدن این حالت براى کودکتان مى توانید انجام دهید. در اینجا ما به شما مى گوییم: چه موقع باید با پزشک مشورت کنید؟ چگونه درجه تب را اندازه گیرى و درمان کنید.
تب چیست؟
تب زمانى اتفاق مى افتد که قسمت تعدیل گرماى درونى بدن، دماى بدن را از حد طبیعى بالاتر ببرد. این بخش در قسمتى از مغز که "هیپوتالاموس" نام دارد، است.
هیپوتالاموس مى داند که بدن شما چه دمایى باید داشته باشد و این پیغام را به بدن شما مى فرستد که در همان دما باقى بماند. این دما معمولاً حدود 37 درجه سانتی گراد یا 6/98درجه فارنهایت است.
دماى بدن اکثر افراد در طول روز دچار تغییرات ناچیزى مى شود. معمولاً در صبح کمتر و در عصر یا بعد از ظهر کمى بیشتر است. در کودکان نیز وقتى مشغول بازى، ورزش یا دویدن هستند دماى بدنشان دچار نوساناتى مى شود.
گاهى اوقات هیپوتالاموس براى مقابله با دماى بالا که در نتیجه پاسخ به یک عفونت، بیمارى یا دلایل دیگر ایجاد مى شود، به کمک بدن مى شتابد.
ولى چرا هیپوتالاموس به بدن مى گوید که بر اساس دماى جدید تغییر کند؟ محققین معتقدند تغییر دما، روش بدن براى مقابله با چربى هایى است که باعث عفونت مى شوند.
چه چیزى باعث تب مى شود؟
این موضوع مهم را به خاطر داشته باشید که تب به تنهایى یک بیمارى نیست، بلکه معمولاً از علائم یک مشکل اصولى دیگر است. تب چندین دلیل بالقوه دارد:
عفونت: بیشتر تب ها در اثر عفونت یا دیگر بیمارى ها به وجود مى آیند. تب با یک مکانیسم دفاعى طبیعى، همزمان به بدن در مبارزه با عفونت ها کمک مى کند.
لباس زیاد پوشیدن: نوزادان به خصوص آنهایى که تازه متولد شده اند، ممکن است در اثر قرار گرفتن در یک محیط گرم یا پوشیدن لباس زیاد به تب دچار شوند، زیرا قادر نیستند دماى بدن خود را تنظیم کنند و با دماى بیرون وفق دهند.
مصونیت: نوزادان و کودکان گاهى پس از واکسن زدن به تب خفیفى مبتلا مى شوند. دندان درآوردن نیز باعث بروز تب خفیفى در نوزاد مى شود، ولى چنانچه دماى بدن نوزاد شما به بیش از 8/37 درجه سانتی گراد رسید، دلیل آن دندان درآوردن نیست، بلکه باید مشکل دیگرى وجود داشته باشد.
چگونه باید متوجه شوم که تب فرزندم علامت یک مشکل یا بیمارى جدى است؟
در گذشته پزشکان براى درمان تب تنها به دماى بدن اکتفا مى کردند، ولى امروز علاوه بر دماى بدن، شرایط کلى کودک را نیز مورد بررسى قرار مى دهند.
کودکانى که دماى بدنشان کمتر از 9/38 درجه سانتی گراد است، معمولاً احتیاج به مداوا و درمان ندارند، مگر اینکه احساس ناراحتى کنند. البته در این مورد یک استثنا وجود دارد: چنانچه نوزاد سه ماهه یا کوچک ترى دارید، اگر دماى بدنش 38 درجه سانتی گراد یا بیشتر بود، باید با پزشک کودک خود مشورت کنید یا او را به مرکز اورژانس ببرید، زیرا در این سن حتى یک تب خفیف نیز مى تواند علامت یک عفونت جدى باشد. اما در مورد کودکان بزرگ تر، رفتارها و میزان فعالیت ها باید دقیقا مورد بررسى قرار بگیرد.
با مشاهده رفتار فرزندتان، شما متوجه مى شوید که آیا یک بیمارى خفیف و سطحى دارد یا باید به پزشک مراجعه کنید. چنانچه فرزند شما همچنان تمایل به بازى، خوردن و نوشیدن داشته باشد، چهره اش خندان باشد یا رنگ پوستش طبیعى باشد، بدین معناست که بیماری اش جدى نیست و تبش به زودى پایین مى آید. البته چنانچه فرزندتان تب داشت و تمایلى به غذا خوردن نداشت، اصلاً جاى نگرانى نیست، زیرا این حالت در مورد عفونت هایى که باعث بروز تب مى شود، کاملاً طبیعى است.
چگونه متوجه شوم که فرزندم تب دارد؟
یک بوس کوچک روى پیشانى یا قرار دادن دست روى پوست فرزندتان کافى است تا متوجه تب او شوید. البته این دما بستگى به شخصى که این کار را انجام مى دهد، دارد و کاملاً نمى تواند اندازه گیرى درست و دقیقى باشد.
با استفاده از یک درجه مى توانید میزان دماى بدن فرزند خود را اندازه گیرى کنید. در حالت های زیر، کودک تب دارد:
دمای 38 درجه سانتی گراد هنگامى که درجه را در باسن نوزاد قرار مى دهید.
5/37 درجه سانتی گراد وقتى که درجه را در دهان او قرار مى دهید.
2/37 درجه سانتی گراد وقتى که درجه را در زیر بازوى نوزاد قرار مى دهید.
البته تب بالا به شما نمى گوید که فرزند شما چقدر بیمار است. یک سرماخوردگى ساده یا عفونت ویروسى مى تواند باعث تب بالا(9/38 تا 40 درجه سانتی گراد) شود، اما نشان دهنده مشکل جدى نیست.
عفونت هاى جدى باعث تب نمى شوند، بلکه باعث پایین آمدن غیرطبیعى دماى بدن نیز مى شود، به خصوص در نوزادان کوچک.
به دلیل اینکه تب ممکن است بالا و پایین رود، گاهى اوقات کودکى که تب دارد ممکن است سردش شود، زیرا بدن سعى دارد گرماى اضافی تولید کند و کودک مى خواهد گرماى اضافی را خارج کند، بنابراین عرق مى کند و دماى بدن شروع به پایین آمدن مى کند.گاهى اوقات کودکى که تب دارد تندتر از حالت عادى نفس مى کشد و گاهى ضربان قلبش نیز تندتر مى شود. چنانچه فرزندتان مشکل تنفسى داشت و به راحتى قادر به نفس کشیدن نبود، یا خیلى تند نفس مى کشید، و حتى بعد از پایین آمدن تبش هنوز تند نفس مى کشید، حتماً با پزشک تماس بگیرید و یا کودک خود را نزد پزشک ببرید.
تب؛ عارضه ای مفید
تب؛ عارضه ای مفید
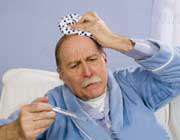
تب به دلایل مختلفی ایجاد می شود. عفونت های ویروسی و باکتریایی از عوامل اصلی ایجاد تب هستند. این میکروارگانیسم ها با ابتلای افراد به بیماری هایی نظیر سرماخوردگی، گوش درد ، گلودرد ، اسهال و استفراغ باعث تب می شوند.
علت تب در بیش از 90 درصد موارد، عفونت های ویروسی است و احتیاج به درمان خاصی ندارد. گاهی هم تب به دنبال تداخلات دارویی و گرمازدگی ایجاد می شود.
هنگامی که بدن به مقابله با ویروس ها و باکتری ها می پردازد، تب نشانه ی خوبی است. تب تولید گلبول های سفید خون را تحریک می کند. این سلول های خونی با ویروس ها مقابله می کنند.
همچنین، تب مقدار آهن خون را که ماده ای لازم و حیاتی برای بقای ویروس ها و باکتری هاست، پایین می آورد. به علاوه، بسیاری از ویروس ها و باکتری ها در درجه حرارت بالای بدن، برای تولید مثل با مشکل روبرو می شوند، در نتیجه تعداد آنها کاهش می یابد.
امروزه بسیاری از پزشکان پایین آوردن تب را توصیه نمی کنند، مگر آنکه کودک را با مشکل مواجه کند.
بسیاری از پزشکان توصیه می کنند که به کودکان تب دار داروهایی نظیر استامینوفن و ایبوبروفن داده شود. هر دو این داروها به طور مساوی در کاهش تب مؤثرند، اما داروی ایبوبروفن برای کودکان کمتر از 6 ماه توصیه نمی شود،زیرا این دارو هرچند که تب را در عرض یک ساعت پایین می آورد، ولی مشکلات گوارشی در کودک ایجاد می کند. به خاطر داشته باشید که حتی برخی از داروهای کم خطر مانند استامینوفن ممکن است در کودک شما عارضه ایجاد کنند. آسپیرین در کودکان باید با احتیاط بسیار به کار رود، زیرا عامل ایجاد بیماری نادر، ولی کشنده ی سندرم ری (Reye’s Syndrome)است که به آسیب شدید مغزی و حتی مرگ در آنها می انجامد.
هرچند بسیاری از کودکان با درجه ی حرارتی حدود 3/38 درجه ی سانتی گراد بداخلاق و تحریک پذیر می شوند، گروهی دیگر با یک تب متوسط ممکن است بیمار هم به نظر نرسند.
به طور کلی، هنگامی که کودک تب می کند، ضربان قلب او بالا می رود، سریع تر نفس می کشد و به مایعات بیشتری احتیاج دارد. این موارد در مجموع باعث می شود که او احساس بیماری و پریشانی کند. تب خفیف این مشکلات را به وجود نمی آورد.
حتی در افراد سالم درجه ی حرارت بدن از شخصی به شخص دیگر متفاوت است. درجه ی حرارت بدن حتی در یک کودک در طول روز تغییر می کند. درجه حرارت بدن در صبحگاه به کمترین حد خود می رسد و هنگام عصر بالا می رود. این تغییرات درجه حرارت بدن، تقلید کننده تغییرات چرخه ی زیستی طبیعی است.
اگر تب کودک شما بیش از یک روز طول کشید، دمای بدن او را با ذکر ساعات اندازهگیری، ثبت کنید و در ساعات مختلف درجه حرارت بدن او را با هم مقایسه کنید. حد نهایی درجه حرارت طبیعی دهان در حدود 37 و مقعد 5/37 درجه ی سانتی گراد است.اندازه گیری درجه حرارت بدن و خواندن درجه به ظاهر ساده، ولی تفسیرش مشکل است. آیا واقعاً کودک شما بیمار است یا اینکه پوشیدن لباس های ضخیم درجه حرارت بدن او را بالا برده است؟ شاید هم او به طور طبیعی از بقیه همسالان خود گرم تر است.
کودکی که به نظر سالم می آید و خودش هم اظهار ناراحتی نمی کند و بی قرار نیست، اگر درجه حرارت بدنش در حدود 2/37 درجه سانتی گراد شد، جای نگرانی نیست.
تشنج ناشی از تب در 3 تا 4 درصد کودکان 9 ماهه تا 5 ساله اتفاق می افتد. شیوع این تشنج ها در پسران بیشتر است و چند دقیقه به طول می انجامد. هرچند تشنج ها بسیار خطرناک به نظر می رسند، باعث صدمه به کودک نمی شوند.
مکانیسم دقیق این تشنج ها شناخته شده نیست، اما پزشکان معتقدند بیشتر زمانی اتفاق می افتند که در ساعات اولیه شروع تب، درجه حرارت بدن به سرعت بالا رود.
اگر کودک شما دچار تشنج ناشی از تب شد، چشم هایش به سمت بالا حرکت کرد، اندامش سفت شد و حرکات پرشی در تمام بدنش مشاهده شد، سریعاً با اورژانس تماس بگیرید یا او را به نزدیک ترین مرکز درمانی برسانید.
اینکه تشنج به دنبال تب رخ داده یا علل دیگری باعث آن شده اند، نیاز به ارزیابی دقیق پزشکی دارد.
گفته می شود تنها در یک سوم از کودکانی که تشنج ناشی از تب را تجربه کرده اند، در طول یک سال بعدی باز هم این عارضه به سراغشان می آید.
نکته دیگر اینکه، بیشتر کودکانی که دچار تشنج های پیاپی ناشی از تب می شوند، رشد و تکامل طبیعی خواهند داشت.
تب نوزاد مهم است
تب نوزاد مهم است
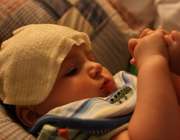
بسیاری از افراد، تب نوزاد را در روزهای نخستین امری طبیعی تلقی میکنند، اما واقعیت چیز دیگری است.
به عنوان یک اصل این نکته را از یاد نبرید که هر نوع افزایش یا کاهش درجه ی بدن نوزاد بسیار مهم است و نباید از کنار آن به راحتی گذشت. از همه مهمتر، هر نوع تب را در نوزاد خودسرانه درمان نکنید.
اگر نوزاد تب دارد، باید در تمامی بدن وی به دنبال عفونت گشت. به همین دلیل پزشکان در هر نوع تبی، از خون، ادرار، ترشحات بند ناف و ... نوزاد نمونه میگیرند و به آزمایشگاه میفرستند.
بستری شدن نوزاد در بیمارستان در این شرایط ،امری بسیار حیاتی است، زیرا اگر نوزاد عفونت خونی داشته باشد، در کوتاهترین زمان وی را از پا درمیآورد.
در بسیاری از موارد، ذاتالریه علت تب نوزاد است که در این مواقع، نوزاد علاوه بر تب دچار علائم دیگری است که از مهمترین آنها میتوان به تنفسهای صدادار و تند، تو کشیده شدن عضلات بین دندهای، منقبض شدن عضلات گردنی و خس خس سینه اشاره کرد.
اگرچه بیش از نیمی از نوزادان در بدو تولد کاهش دما را تجربه میکنند، اما تکرار این موضوع در روزهای پس از تولد خطرناک است.
نوزادان در مقایسه با بالغین به راحتی حرارت بدن خود را از دست میدهند. علت این امر بزرگتر بودن سر نوزاد در مقایسه با کل بدن و همچنین کم بودن چربی زیر پوست او و بیشتر بودن سطح بدن است.
75 درصد حرارت بدن نوزاد از طریق سر اتلاف میشود. از این رو دمای اتاق نوزاد حتما باید مورد توجه قرار گیرد و بین 18 تا 20 درجه سانتیگراد تنظیم شود.
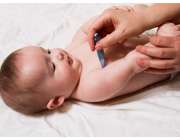
یکی از علل مهم مرگ نوزادان، کاهش دمای بدن است که "هیپوترمی" گفته میشود.
اگرچه بیش از 50 درصد نوزادان در بدو تولد کاهش دما را تجربه میکنند، اما تکرار این موضوع در روزهای پس از تولد خطرناک است.
هیپوترمی موجب افزایش سوخت و ساز در بدن نوزاد میشود و نیاز به اکسیژن را بیشتر میکند و این مساله موجب تنگی نفس در نوزاد میشود.
از طرفی عوارض این کاهش دمای بدن، خود را به صورت بیحالی، سردی پوست، اجتناب از شیر خوردن، کاهش تحرک و افزایش خطر عفونت نشان میدهد.
از طرفی بالا بودن دمای بدن نوزاد بالاتر از 39 درجه که تب تلقی میشود، از علائم عفونت است و چنانچه با بیقراری یا خوب شیر نخوردن و بی حالی نوزاد همراه باشد، از نشانههای بسیار خطرناک است.
ادامه مطلب ...خارش پوست در بارداری-prurigo gestationalis
بهار فصل خوبی برای بچهدار شدن نیست
محققان میگویند این که کودک شما متولد چه ماهی باشد، روی میزان هوش او و موفقیتهای تحصیلیاش در آینده تاثیر میگذارد.

این را محققان دانشگاه ایندیانا اعلام کردهاند که با بررسی تاریخ تولد و همچنین وضعیت درسی بیش از یک و نیم میلیون کودک هندی، متوجه شدند آنها که بین ماه می و آوریل، زندگی جنینی خود را شروع کرده اند، از بقیه بچهها کمهوشترند و پیشرفت تحصیلیشان کندتر است.
رویترز گزارش داده این نتایج هنوز از دید مجریان این طرح قابل توجیه نیست، اما یک توجیه آن این است که این موضوع با بیشتر شدن حشرات و برخی عوامل محیطی مثل سموم و نیز نیتراتها در مواد غذایی و نیز بادهای موسمی در فصل بهار مرتبط است.
این یافتهها را همچنین میتوان با پارهای مطالعات قبلی مربوط دانست؛ مطالعاتی که تاثیر برخی عوامل محیطی را روی بروز اختلالات هورمونی در زنان مشخص کردهاست.
نتایج یکی از این مطالعات حاکی از آن است که مواجهه با حشرات و نیز نیتراتها، باعث میشود میزان شیوع کمکاری غده تیروئید در زنان باردار بیشتر شود.
از آنجا که کمکاری غده تیروئید میتواند رشد دستگاه عصبی جنین را به تاخیر بیندازد، محققان میگویند ممکن است پایین آمدن ضریب هوشی این بچهها، به همین علت باشد.
نتایج این مطالعه در نشست اخیر انجمن طب اطفال ارائه شده است.
ادامه مطلب ...گرفتگی عضلات پا در زمان حاملگی
گرفتگی عضلات پا در زمان حاملگی
گرفتگی(کرامپ یا اسپاسم) عضلات پا در زمان حاملگی، به احتمال زیاد ناشی از اضافه وزن حاملگی است. این گرفتگی ها معمولاً در سه ماهه ی دوم شروع و در ادامه ی حاملگی بدتر می شود. فشار رحم بر روی عروق خونی که خون را از پاها به سمت قلب بر می گردانند و نیز بر روی اعصابی که از تنه به سمت پاها می روند، ممکن است کرامپ عضلانی را تشدید کند. کرامپ ها ممکن است در روز هم اتفاق بیفتند، ولی بیشتر شب ها رخ می دهند.
ممکن است جایی خوانده باشید که مصرف کم کلسیم و پتاسیم می تواند سبب گرفتگی عضلات پا شود و یا اینکه مصرف بیش از حد فسفر (که در گوشت، تنقلات، و نوشابه های گازدار یافت می شود)، به دلیل اینکه مانع جذب کلسیم به مقدار کافی می شود می تواند در کرامپ نقش داشته باشد؛ ولی باید گفت که مطالعات معتبر این مسایل را تأیید نمی کنند.
با این حال بهتر است در زمان حاملگی کلسیم کافی مصرف شود. در صورتی که کلسیم کافی مصرف نشود، کلسیم مورد نیاز جنین از استخوان های مادر تأمین می شود و این مسئله سبب افزایش خطر ابتلا به پوکی استخوان در سنین بالاتر می شود. از مصرف قرص های کلسیم حاوی آرد استخوان یا دولومیت(ترکیبی از کلسیم و منگنز که در سنگ یافت می شود) خودداری کنید، زیرا ممکن است مقادیر خطرناکی از سرب در آن ها باشد. در واقع، بهتر است از مصرف هر گونه ویتامین یا داروی گیاهی بدون مشورت با پزشک خودداری کنید.
برای بهبود گرفتگی عضله چه باید کرد؟
از ایستادن یا نشستن طولانی مدت، به صورتی که پاهایتان را روی هم انداخته اید، خودداری کنید.
در طول روز و چند بار قبل از خواب عضلات پشت ساق پا را بکشید.
در حالیکه نشسته اید، یا در حال تماشای تلویزیون هستید، و یا دارید شام می خورید، مچ پا را بچرخانید و انگشتان پاهایتان را تکان دهید.
هر روز کمی قدم بزنید، مگر آنکه پزشک، شما را از فعالیت منع کرده باشد.
سعی کنید خیلی خود را خسته نکنید. به پهلوی چپ دراز بکشید تا جریان خون پاها بهتر باشد.
مایعات به اندازه کافی مصرف کنید.
قبل از خواب یک وان آب گرم بگیرید، چون به شل شدن عضلات کمک می کند.
شواهدی دال بر این مسئله وجود دارد که مصرف قرص های کمکی حاوی منیزیم، به علاوه ویتامین های زمان حاملگی ممکن است سودمند باشند. به هر حال قبل از مصرف هر داروی تکمیلی با پزشک خود مشورت کنید.
ماساژ عضلات دچار اسپاسم و همچنین گرم کردن با کیسه آب گرم هم می تواند به از بین رفتن اسپاسم عضلانی کمک کند. چند دقیقه قدم زدن هم می تواند کمک کننده باشد.
اگر درد باقی ماند چه باید کرد؟
اگر درد برطرف نشد و گرفتگی ایجاد شده مثل همیشه نبود و یا متوجه تورم یا حساسیت پا شدید، به پزشک مراجعه کنید. در بعضی موارد نادر این مسئله ممکن است ناشی از گیر کردن لخته خون در عروق باشد که مسئله ای بسیار مهم بوده و می تواند جان مادر را به خطر اندازد. بنابراین سریعاً به پزشک مراجعه کنید.
با گرفتگی شانه چه کنیم؟
با گرفتگی شانه چه کنیم؟

گرفتگیها و دردهای ناحیه سرشانه و دستها یکی از دردسرهایی است که شاید شما هم تا کنون با آن مواجه شده باشید. دردهایی که تا سر انگشتان دست کشیده شده و حتی باعث بیحسی این مناطق میشود. این علائم معمولا بر اثر انجام مکرر کاری ایجاد میشود که روی آن ناحیه فشار مداوم وارد میکند. معمولا به این گونه علائمی که در این نقطه از بدن بروز میکند، سندروم خروجی صدری (TOS) گفته میشود.
در سندروم خروجی صدری (TOS)، عروق خونی و اعصاب در قسمت فوقانی دنده اول و پشت ترقوه تحت فشار قرار میگیرند. در واقع علائم این اختلال بر اثر تراکم اعصاب یا عروق خونی و یا هر دو، به دلیل محل خروج نامناسب آن ناحیه (خروجی صدری) که میان پایه گردن و زیر بغل قرار دارد، ایجاد میشوند. این سندروم روی شبکه عصبی (اعصابی که از گردن وارد بازو میشوند) تأثیر میگذارد. خروجی صدری با ماهیچه، استخوان و سایر بافتها احاطه شده است. هر وضعیتی که منجر به توسعه یا حرکت بافتهای خود خروجی صدری یا بافتهای اطراف شود، میتواند به سندروم خروجی صدری منتهی گردد.
این وضعیتها میتواند شامل توسعه بافت عضلانی (به طور مثال از وزنه برداری ایجاد میشود)، جراحتها، وجود یک دنده اضافه از سمت گردن در زمان تولد (دنده گردنی)، اضافه وزن و تومورهای قسمت بالایی ریه (نادر هستند) باشد. سندروم خروجی صدری میتواند باعث درد در شانهها و گردن و بی حسی انگشتان شود.
از شایع ترین دلایل بروز این سندروم میتوان به صدمه جسمی ناشی از حادثه رانندگی و آسیبهای مکرر که هنگام کار یا فعالیتهای ورزشی اتفاق میافتد، اشاره کرد. حتی آسیبی در گذشته میتواند در زمان حال منجر به بروز سندروم خروجی صدری شود و گاهی نیز پزشکان قادر به تشخیص دلیل اصلی آن نیستند.
به طور کلی سندروم خروجی صدری، به سه گروه تقسیم بندی میشوند:
سندروم خروجی صدری عصبی: این سندروم با تراکم شبکه عصبی بازویی مشخص میشود. شبکه عصبی بازویی، شبکهای از اعصاب است که از طناب نخاعی و کنترل حرکات عضلانی و تأثیر شانهها، بازو و دست شما ایجاد میشود. بیشتر موارد سندروم خروجی صدری، از نوع عصبی است.
سندروم خروجی صدری عروقی: این نوع سندروم زمانی اتفاق میافتد که یک یا چند شریان یا ورید در زیر ترقوه تحت فشار قرار گیرند.
سندروم خروجی صدری غیر اختصاصی: افرادی که دچار این سندروم هستند، درد مزمنی در ناحیه خروجی صدری دارند، ولی علت خاصی برای درد مشخص نمیشود.
علائم سندروم خروجی صدری را بشناسید
معمولا علائم سندروم خروجی صدری بسته به ساختارهایی که تحت فشار قرار گرفتهاند، متفاوت است. زمانی که اعصاب دچار فشردگی میشوند، علائم و نشانههای زیر را میتوان مشاهده کرد:
بیحسی و خارش در انگشتان، احساس درد در شانه و گردن، درد در ناحیه بازو و دستها، درد شدید سست کننده، ناتوانی در برابر سرما، احساس درد در جدار قدامی سینه، سردرد در ناحیه پس سری، سردی دستها و تغییر رنگ به دلیل فعالیت بیش از حد سیستم عصبی در مقابل کم خونی موضعی. اکثر افرادی که دارای سابقه صدمه گردنی اند، در صدر علائم می باشند. علائم عصبی در 95 درصد از موارد سندروم خروجی صدری بروز میکند.
علائم و نشانههای سندروم خروجی صدری عروقی که شامل فشردگی یک یا چند ورید شریان است، شامل این موارد است: بیرنگ شدن دستها (رنگ آبی)، ایجاد لخته خون در عروق زیر ترقوه، تورم و درد بازوها به دلیل لختههای خون، زق زق کردن ورم نزدیک ترقوه، کم رنگ شدن یک یا چند انگشت یا تمام دست، لکههای کوچک سیاه روی انگشتها، زردی، بی حسی در انگشتها و دستها.
نسبت جنسیتی این اختلال به نوع سندروم بستگی دارد. اما به طور کلی، خانم ها سه برابر آقایان به این عارضه مبتلا می شوند. زمان شروع علائم آن معمولا بین سنین 20 تا 50 سال است.
بررسی علل ایجادکننده
در بیشتر موارد، سندروم خروجی صدری بر اثر فشردگی شبکههای بازویی یا عروق ایجاد میشود. این فشردگی ممکن است، وضعیتی (که با حرکت ترقوه و کمربند شانهای روی حرکت بازوها ایجاد میشود) و یا ایستا (که بر اثر ناهنجاریها یا بزرگی عضلات مختلف اطراف شریانها، عروق و شبکههای عصبی بازویی ایجاد میشود) باشد. علت این فشردگی متغیر است و میتواند به دلایل زیر بروز کند:
1) نقصهای کالبدشناسی: نقصهای ارثی مادرزادی ممکن است منجر به ایجاد دنده گردنی و یا کمربند لیفی غیر عادی در ستون فقرات شود.
2) ضعف حرکتی بدن: شانههای افتاده و نگه داشتن دستها در جلوی بدن میتواند باعث فشردگی ناحیه خروجی صدری شود.
3) انجام فعالیتهای تکراری: انجام کاری به دفعات پیاپی باعث فرسایش بافت بدن میشود. چنانچه کاری را بارها و بارها انجام دهید، مانند تایپ کردن برای مدت طولانی، و یا بالا نگه داشتن اجسام بالای سر به طور مکرر و ... میتواند باعث بروز علائم سندروم خروجی صدری شود؛ به عنوان مثال شناگران و پرتابکنندگان توپ بیس بال که سالها به انجام این ورزشها مشغولند، در معرض خطر ابتلا به این سندروم قرار دارند.
4) فشار وارد بر مفاصل: چاقی همانند حمل یک بار سنگین، فشار زیادی را به مفاصل وارد میکند.
5) بارداری: به دلیل شل شدن مفاصل طی دوران بارداری، علائم سندروم خروجی صدری ممکن است برای اولین بار در زمان بارداری خود را نشان دهند.
6) دانشآموزانی که از کوله پشتیهای سنگین و به خصوص تک بند استفاده میکنند.
تشخیص سندروم خروجی صدری از طریق علائم و نتایج پزشکان، طی آزمایشات مختلف صورت میگیرد. حرکتهای خاص بازو و گردن میتوانند علائمی را ایجاد کرده و باعث خونریزی شدید عروق شوند که منجر به کاهش ضربان میشود. آزمایشهای مؤثر بعدی شامل آزمایشهای الکتریکی مانند الکترومیوگرام است. برخی از بیماران هم میتوانند تحت آزمایش آنژیوگرافی قرار گیرند که مناطق تحت فشار عروق خونی درگیر را نشان میدهد. البته علامت بالینی به تنهایی نمیتواند این سندروم را شناسایی نماید.
گرفتگی عضلات پا در خواب شب
گرفتگی عضلات پا در خواب شب
آیا تا به حال برای شما اتفاق افتاده است که نیمه های شب، یک مرتبه به دلیل درد ناشی از گرفتگی عضلات پایتان از خواب بیدار شوید؟
گرفتگی عضلات در خواب اغلب به دلیل عکس العمل (reflex) بیش از حد عضلات است. وقتی شما در خواب جابجا شده و تکان می خورید، ماهیچه های ساق پایتان جمع شده و تاندون ها کشیده می شوند. این عمل، باعث تحریک گیرنده های عصبی موجود در تاندون ها شده و با فرستادن پیام های عصبی به نخاع، منقبض شدن عضلات را اعلام می کنند.
بعضی اوقات، عضلات در همان حالت انقباض باقی مانده و صدمه می بینند.
گرفتگی درد ناک عضلات درشب، می تواند به دلیل صدمات عصبی مانند کوفتگی عصب، آسیب های عضلانی، قطع موقتی جریان خون به پاها و مقادیر غیرعادی املاح یا هورمون ها در بدن شما باشد که اگر دارای یکی از این مشکلات بودید، بایستی به پزشک مربوطه مراجعه کنید.
ولی اگر مشکل جدی نداشتید، می توانید قبل از خواب با انجام کارهایی که باعث کاهش رفلکس ( واکنش) کششی می شوند، از گرفتگی عضلات پایتان جلوگیری کنید که این اعمال شامل موارد زیر است:
1- انجام ورزش مخصوص پا که باعث کشیدگی ساق پا شوند. در این ورزش، فرد روی شکم دراز کشیده و کف دستها را بر روی زمین گذاشته و با بالا و پایین آوردن دست ها ، شکم را به زمین نزدیک و دور می کند.( مطابق تصویر پایین )

2- استفاده از تشک گرماده به مدت 10 دقیقه قبل از خواب که باعث گرم شدن پا شود.
تنها داروی موثر برروی گرفتگی شبانه عضلات، " کوئی نین" است ولیFDA اعلام کرده است هیچ یک از داروهای تجویز شده برای گرفتگی عضلات، سالم وموثر نیستند.
پزشکان معمولاً 1 یا 2 کپسول کوئی نین را به هنگام خواب تجویز می کنند. اما این دارو می تواند باعث مشکلات تنفسی و سقط فوری وخودبخودی جنین شود. بنابراین خانم های باردار بایستی از مصرف آن خودداری کنند.
همچنین باعث شنیدن صدای زنگ درگوش، سردرد، تهوع، اختلال در دید، درد قفسه سینه و آسم نیز می شود.
نقش تغذیه در سلامت دهان و دندان
نقش تغذیه در سلامت دهان و دندان

آشامیدنى ها و تعداد وعده هاى غذایى با تاثیر بر روى میکروب هاى موجود در دهان، نقش مهمى را در تکامل دندان، لثه، نسوج و ساختار استخوانى محیط دهان و همچنین پیشگیرى از انواع بیمارى هاى دهان ایفا می کنند که عمدتاً این تاثیرات به شکل سیستمیک است.
کمبود ویتامین هاى B12 ، C ، ریبوفلاوین ، فولات و مواد معدنى مثل روى ، آهن، در کاهش روند ترمیم نسوج دهانى موثر است. به همان نسبت که کمبود مواد یاد شده در شکل گیرى و سلامت دهان موثر است، متقابلاً شکل و سلامت حفره ی دهان نیز در دریافت مواد فوق و استفاده از آنها نقش دارد؛ به عبارتى مى توان گفت این دو وضعیت به گونه اى به هم وابسته اند.
بیمارى هاى دهان عمدتاً در پى پوسیدگى دندان ها ایجاد مى شود. فقدان یک یا چند دندان و یا بى دندانى کامل در سنین بالاى 65 سال رایج است که این مشکل تاثیر بسزایى در تغذیه ی این دسته از افراد دارد و علاوه بر آن باعث اختلال در رشد، تکامل، بقا و ساختار حفره دهانى مى شود.
جزئیات اشاره شده در ذیل بخشى از این مشکلات را مطرح مى سازد.
بیمارى هاى پریودنتال به صورت یک بیمارى موضعى و سیستمیک محسوب مى شود. کمبود موادى مانند ویتامین هاى A، C، E ، فولات و بتاکاروتن و املاح معدنى چون کلسیم ، فسفر و روى در ایجاد بیمارى یاد شده نقش موثرى دارند.
سرطان دهان که اغلب در اثر استفاده ی بیش از حد تنباکو و الکل رخ مى دهد، از سویى باعث افزایش نیاز به کسب انرژى و مصرف مواد غذایى در بیمار مى شود و از طرف دیگر در خوردن و تغذیه ی بیمار مشکلاتی را به وجود می آورد که عمدتاً مى تواند ناشى از روش هاى درمانى مانند جراحى ها، رادیوتراپى، شیمى درمانى و سایر موارد درمانى باشد.
از بیمارى هاى حاد و مزمن دیگرى که مى تواند در توانایى خوردن فرد، تاثیر منفى داشته باشد مى توان به دیابت کنترل نشده اشاره کرد که توام با سندرم سوزش زبان، برفک و خشکى دهان است. همچنین مشکلات دهانى می تواند ناشى از نقص سیستم ایمنى بدن مانند ایدز باشد.

* نقش تغذیه در تکامل دندان ها
تکامل دندان هاى شیرى در ماه دوم و سوم جنینى آغاز مى شود و معدنى شدن آنها از ماه چهارم جنینى تا دهه ی اول زندگى فرد ادامه دارد. مواد غذایى که جنین از بدن مادر دریافت مى نماید، نقش موثرى در تشکیل و تکامل ساختار دندان ها در مرحله قبل از رویش آنها دارد.
تشکیل دندان ها با معدنى شدن ماتریکس پروتئینى آنها همراه است. در عاج دندان، پروتئین به صورت الیاف کلاژن است که براى ساخت آنها وجود ویتامین C ضرورى است. ویتامین D جزء اساسى جهت تشکیل بلورهاى هیدروکسى آپاتیت از کلسیم و فسفر است. فلوراید نیز با اضافه شدن روى بلورهاى هیدروکسى آپاتیت، لایه ی مقاوم به پوسیدگى را روى دندان ها ایجاد مى کند.
تغذیه و رژیم غذایى در تمام مراحل تکامل، رویش و بقاى دندان موثر است. پس از رویش دندان، تغذیه نقش موثر و مداومى در تکامل، تقویت و معدنى شدن مینا و بقیه ی اجزاى دندان دارد.
نقش موضعى مواد غذایى مصرفى به ویژه کربوهیدرات ها و دفعات مصرف غذا را نباید فراموش کرد که در پی آن باکترى هاى دهان باعث تولید اکسیدهاى آلى از این مواد غذایی و در نتیجه پوسیدگى دندان ها می شوند.
در طول زندگى فرد رژیم غذایى نقش موثرى را در دندان ها، استخوان ها، پایدارى نسوج دهان و مقاومت در مقابل عفونت و افزایش عمر دندان ها دارد.
ادامه مطلب ...